
Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Ameloblastoma do maxilar
Médico especialista do artigo
Última revisão: 04.07.2025
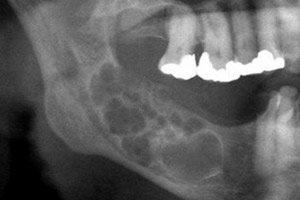
O processo odontogênico tumoral – ameloblastoma – tem natureza epitelial e tendência ao crescimento agressivo. O tumor não é maligno, mas pode causar destruição óssea e, em casos raros, metastatizar. O tratamento é cirúrgico: a extensão da operação depende principalmente do estágio da patologia. [ 1 ]
Epidemiologia
O ameloblastoma ocorre com frequência aproximadamente igual em homens e mulheres. Representa cerca de 1% de todos os tumores orais e cerca de 9 a 11% dos tumores odontogênicos. Geralmente é um tumor de crescimento lento, mas localmente invasivo. [ 2 ] A idade média dos pacientes é de vinte a cinquenta anos. O aparecimento de um tumor na infância e adolescência também é possível, embora isso aconteça com muito menos frequência – apenas em 6,5% dos pacientes com alguma neoplasia benigna da mandíbula.
Na grande maioria dos casos, o ameloblastoma afeta o maxilar inferior (80-85%) e muito menos frequentemente o maxilar superior (15-20%):
- a lesão mais comum é o ângulo e ramo mandibular;
- em 20% dos casos, o corpo é afetado do lado dos grandes molares;
- Em 10% dos casos, a área do queixo é afetada.
Em mulheres, o ameloblastoma do sistema sinusal-nasal é mais comum, sendo formado a partir da proliferação do epitélio odontogênico. A patologia pode ser policística e monocística, o que requer o diagnóstico diferencial mais preciso com cistos.
A incidência de neoplasias odontogênicas varia de 0,8 a 3,7% entre todos os processos tumorais que acometem a região maxilofacial. Entre elas, predominam os odontomas (mais de 34%), os ameloblastomas (cerca de 24%) e os mixomas (cerca de 18%). [ 3 ]
O ameloblastoma é benigno em quase 96-99% dos casos. A malignidade é observada em apenas 1,5-4% dos pacientes. [ 4 ]
Outros nomes para ameloblastoma são adamantoblastoma, adamantinoma (da palavra esmalte – substância adamantina).
Causas ameloblastomas
Não há consenso entre os especialistas sobre as causas do desenvolvimento do ameloblastoma. Alguns cientistas associam a patologia a uma violação da formação do germe dentário, enquanto outros a associam a remanescentes epiteliais odontogênicos. No entanto, não há uma resposta clara para a questão da origem do processo tumoral, e os fatores de risco são desconhecidos.
O nome da neoplasia vem da combinação de palavras inglesas e gregas: "amel", esmalte, e "blastos", rudimento. A patologia se desenvolve a partir do epitélio da placa dentária, caracterizando-se por crescimento local agressivo e alto risco de recorrência. [ 5 ]
O tumor foi descrito pela primeira vez pelo Dr. Cusack em 1827. Quase 60 anos depois, outro cientista, Malassez, descreveu uma doença que chamou de adamantinoma. Hoje, esse termo é usado para descrever um raro tumor ósseo maligno primário. Mas o nome ameloblastoma foi introduzido na medicina apenas em 1930 e ainda é usado hoje.
Ameloblastoma é uma lesão benigna verdadeira que consiste em epitélio odontogênico proliferante incrustado em estroma fibroso.
Patogênese
A etiologia do desenvolvimento do ameloblastoma não é totalmente compreendida. Especialistas acreditam que o crescimento da neoplasia se inicia nas estruturas celulares da cavidade oral, ou nas ilhas epiteliais de Malasset, nos rudimentos de dentes supranumerários ou em complexos celulares dispersos da placa dentária e dos sacos dentais.
Em corte, o ameloblastoma se distingue por uma coloração rosa-acinzentada e uma estrutura esponjosa. A estrutura básica é representada por tecido conjuntivo fibroso, enriquecido por células fusiformes e ramificações de filamentos epiteliais odontogênicos. Próximo a cada um dos filamentos, localizam-se células epiteliais cilíndricas e, na face interna, estruturas poligonais se juntam a elas, transformando-se em estruturas estreladas.
Além disso, observam-se estruturas celulares com configuração irregular: elas constituem a principal diferença entre o ameloblastoma e o órgão do esmalte. Formações císticas intratumorais danificam as células epiteliais, de modo que apenas células periféricas cilíndricas são observadas durante o exame microscópico.
O tamanho das zonas destrutivas no ameloblastoma varia de três milímetros a vários centímetros. Em casos graves, o tumor se espalha por todo o corpo da mandíbula. [ 6 ]
Atualmente, especialistas falam de várias teorias patogênicas para o surgimento do ameloblastoma. Destas, apenas duas são as mais bem fundamentadas:
- A teoria de A. Abrikosov sugere que o desenvolvimento do processo tumoral começa durante o período de formação dos dentes, na fase do órgão do esmalte. Normalmente, após a erupção dentária, o órgão do esmalte sofre um desenvolvimento reverso. Mas, em caso de distúrbios, ele é preservado e prolifera: isso causa a formação do ameloblastoma.
- A teoria de V. Braitsev e N. Astakhov aponta para o envolvimento de remanescentes de tecido epitelial no osso e no periodonto (ilhas de Malyasse). Essa suposição é plausível, em primeiro lugar, porque o ameloblastoma é caracterizado por uma grande diversidade histológica. Além disso, estruturas semelhantes de esmalte foram encontradas em tumores em muitos pacientes durante o diagnóstico.
Existem também outras teorias que ainda não foram suficientemente estudadas. Por exemplo, a hipótese de metaplasia do tecido conjuntivo e a hipótese de proliferação epitelial do seio maxilar estão sendo consideradas.
Sintomas ameloblastomas
O principal sintoma do ameloblastoma, com o qual os pacientes procuram atendimento médico, é a assimetria e a distorção do formato da mandíbula, com graus variados dessas manifestações. Na maioria das vezes, uma protrusão ou inchaço peculiar aparece na região da mandíbula. Quando o tumor está localizado ao longo do corpo e ramo mandibular, observa-se deformação de toda a parte lateral inferior da face.
A palpação da neoplasia permite detectar uma compactação com superfície lisa ou irregular. Nos estágios posteriores, no contexto do afinamento do tecido ósseo, sua curvatura é notada ao pressionar com os dedos. A pele sobre o ameloblastoma tem aparência normal, a cor e a densidade não mudam, formam facilmente uma dobra e se movem. O exame da cavidade oral permite notar uma violação da configuração do processo alveolar. [ 7 ]
Se estivermos falando de ameloblastoma maxilar, a aparência pode sofrer apenas um pouco, visto que o tumor cresce para o seio maxilar. No entanto, observa-se deformação do palato duro e também há uma probabilidade considerável de disseminação do processo para as cavidades orbital e nasal. [ 8 ]
De modo geral, o quadro clínico pode ser representado pelos seguintes sintomas:
- dor que aumenta com o início do dano ao tecido ósseo;
- deterioração da mobilidade da mandíbula;
- dentes soltos, desalinhamento dentário;
- dificuldade para engolir, mastigar, bocejar;
- sons desagradáveis durante o movimento do maxilar inferior, causados pelo afinamento da placa cortical;
- ulceração, sangramento dos tecidos mucosos na área da neoplasia;
- nenhuma resposta dos linfonodos submandibulares.
Se uma complicação se desenvolve na forma de uma reação inflamatória purulenta, então são observados sinais característicos de flegmão ou osteomielite aguda. [ 9 ]
No estágio inicial da formação do ameloblastoma, a pessoa geralmente não sente nada desagradável. O tumor progride lentamente, pois seu crescimento é direcionado para a cavidade do seio maxilar. Após cerca de seis meses desse desenvolvimento gradual, já é possível detectar uma violação da configuração da mandíbula. A aparência é alterada e a função é prejudicada. Na área de localização do ameloblastoma, observa-se uma protrusão fusiforme, lisa ou tuberosa, que causa uma alteração na forma do processo alveolar e subsequente afrouxamento dos dentes mastigatórios.
Como resultado de processos patológicos, o paciente sente dor e estalos desagradáveis durante o movimento do maxilar inferior na região dos ossos temporais. Isso leva a problemas na mastigação e na deglutição dos alimentos. [ 10 ]
Com o crescimento do tumor, desenvolve-se uma reação inflamatória purulenta, com possível formação de fístulas que levam à cavidade oral. Se, até esse momento, o paciente não tiver recebido tratamento cirúrgico qualificado, o risco de disseminação subsequente do processo patológico para as cavidades orbital e nasal aumenta.
Em alguns casos, podem surgir fístulas com conteúdo purulento nas mucosas da cavidade oral. Feridas deixadas após a extração dentária são difíceis de cicatrizar. Durante a punção do foco tumoral, é encontrada uma substância coloidal clara e turva ou uma substância amarelada, que pode conter cristais de colesterol.
O ameloblastoma tende a infectar, por isso você deve consultar um médico o mais rápido possível. [ 11 ]
Ameloblastoma em crianças
Na infância, o ameloblastoma ocorre em 6 a 7% de todos os tumores benignos da mandíbula. A patologia é mais frequentemente diagnosticada entre 7 e 16 anos de idade, com localização predominante na região do ramo e ângulo mandibular. As causas da neoplasia permanecem inexploradas.
No estágio inicial de desenvolvimento, a criança não expressa nenhuma queixa. Menos frequentemente, são notadas dores, que são avaliadas como dentais. Em estágios mais avançados, surgem dificuldade para respirar pelo nariz, deficiência visual, lacrimejamento e alterações na sensibilidade da pele na região do tumor. Uma consulta médica é necessária, principalmente, após a detecção de deformações na região da face e mandíbula.
Em crianças, a malignidade do ameloblastoma é observada em casos extremamente raros – por exemplo, com terapia incorreta prolongada. O tratamento é exclusivamente cirúrgico: a neoplasia é removida dentro de tecidos saudáveis (10-15 mm do tumor). [ 12 ]
Formulários
Os especialistas dividem o ameloblastoma nos seguintes tipos:
- Ameloblastoma sólido.
- Ameloblastoma cístico:
- unicístico;
- policístico.
O ameloblastoma do maxilar inferior é mais frequentemente representado por uma variante policística do tumor, que cresce a partir de partículas do epitélio odontogênico.
Um tumor sólido, quando examinado macroscopicamente, apresenta a aparência de uma formação solta, de coloração rosa-acinzentada, com coloração acastanhada em alguns locais. Ao exame microscópico, podem ser detectados cistos. [ 13 ]
O ameloblastoma cístico apresenta uma ou mais cavidades interconectadas – de paredes lisas ou ligeiramente irregulares, divididas por camadas de tecido mole preenchidas com conteúdo marrom-claro ou coloidal. No processo histológico, na maioria dos casos, são encontradas zonas dispostas em analogia a um tumor sólido.
Assim, na estrutura do ameloblastoma, podem ser encontradas zonas densas e císticas. Alguns especialistas acreditam que os diferentes tipos da doença são simplesmente estágios distintos da formação do tumor. [ 14 ]
A variante cística contém mais áreas parenquimatosas e menos estroma. Há diversas cavidades císticas de tamanho e configuração variados, bem como septos ósseos. Dentro dos cistos, encontra-se um fluido viscoso, às vezes contendo cristais de colesterol.
A forma sólida da patologia é representada pelo estroma e parênquima, possuindo uma cápsula. O estroma é um tecido conjuntivo com inclusões vasculares e celulares. O parênquima é constituído por filamentos de tecido epitelial, propensos à proliferação. [ 15 ]
O ameloblastoma do maxilar superior é bastante raro e quase nunca se manifesta como um defeito da parede mandibular, associado ao crescimento da neoplasia na cavidade do seio maxilar. No entanto, se o crescimento ocorrer na cavidade nasal ou orbital, observa-se uma violação da configuração do palato duro e do processo alveolar, além do deslocamento do globo ocular.
Dependendo das características microscópicas, o ameloblastoma mandibular é dividido nos seguintes subtipos:
- ameloblastoma folicular - contém folículos peculiares, ou ilhotas epiteliais, no estroma;
- pleomórfico – contém uma rede de fios epiteliais;
- acantomatoso - caracterizado pela formação de queratina na área das células tumorais;
- células basais - apresenta características do carcinoma basocelular;
- célula granular - contém grânulos acidofílicos no epitélio.
Na prática, os dois primeiros tipos de neoplasia são os mais frequentemente detectados: a forma folicular e a pleomórfica. Muitos pacientes apresentam uma combinação de diversas variantes histológicas em um único tumor.
Complicações e consequências
O ameloblastoma é propenso à recorrência mesmo vários anos após sua remoção. Em aproximadamente 1,5% a 4% dos casos, a malignidade é possível, manifestada pelo crescimento acelerado e germinação da formação nos tecidos adjacentes.
As consequências pós-operatórias imediatas incluem dor e inchaço, que desaparecem espontaneamente em poucos dias. A dor pode se espalhar para os maxilares, dentes, cabeça e pescoço. Se o desconforto não desaparecer em uma semana, mas piorar, você definitivamente deve consultar um médico. [ 16 ]
Outras possíveis complicações pós-operatórias:
- processos inflamatórios;
- neurite;
- parestesia (dormência, perda de sensibilidade das bochechas, língua, mandíbulas);
- hematomas, abscessos de tecidos moles.
Processos inflamatórios podem se desenvolver devido a antissépticos insuficientes ou cuidados pós-operatórios inadequados (por exemplo, se alimentos entrarem na ferida).
Você deve consultar um médico imediatamente se:
- em poucos dias o inchaço não desaparece, mas aumenta;
- a dor se torna mais intensa e os analgésicos deixam de fazer efeito;
- ao longo de vários dias, a temperatura corporal aumenta;
- no contexto de perda de apetite, aparecem fraqueza geral e náuseas.
Durante o crescimento, a formação do tumor distorce a dentição e a mandíbula. Acontece que o ameloblastoma supura, formando-se inchaço dos tecidos moles, o que pode ser complicado pela formação de fístulas. [ 17 ]
O desenvolvimento recorrente de ameloblastoma na forma de recidiva é observado em 60% dos casos após curetagem conservadora, em 5% dos casos – após remoção cirúrgica radical.
Complicações pré-operatórias |
|
Complicações pós-operatórias precoces |
|
Complicações tardias |
|
Diagnósticos ameloblastomas
O ameloblastoma é diagnosticado por exame odontológico e radiografia, que revelam alterações características na estrutura óssea. O exame citológico é prescrito para confirmar o diagnóstico. [ 18 ]
Os testes não são específicos e podem ser prescritos como parte de um diagnóstico clínico geral:
- um exame de sangue geral é feito três vezes (antes da cirurgia, após a cirurgia e antes da alta);
- a análise da urina também é feita três vezes;
- um exame de sangue bioquímico é feito uma vez a cada 14 dias durante todo o período de tratamento (níveis de proteína total, colesterol, ureia, bilirrubina, creatinina, ALT, AST);
- coagulograma;
- Marcadores tumorais de carcinoma espinocelular;
- Exame de sangue para verificar os níveis de glicose.
Além disso, é realizado um exame citológico de um esfregaço da superfície do tumor.
Os seguintes diagnósticos instrumentais são usados para reconhecer o ameloblastoma:
- radiografia (fornece informações sobre o tamanho do tumor, seus limites e estrutura);
- TC, tomografia computadorizada (método mais preciso e detalhado que a radiografia);
- RNM, ressonância magnética dos maxilares;
- biópsia (se houver dificuldades em fazer um diagnóstico final);
- citologia, histologia (para estudar a composição da neoplasia, confirmar o diagnóstico).
O exame histológico revela que o ameloblastoma possui estrutura semelhante à do órgão do esmalte. Na periferia dos crescimentos epiteliais, localizam-se células colunares ou cúbicas altas contendo grandes núcleos hipercromáticos, com transição para estruturas celulares multifacetadas e cúbicas e, mais para a parte central, para estruturas celulares em forma de estrela. Entre as células frouxamente distribuídas, encontram-se cistos de diferentes tamanhos, preenchidos com conteúdo granular ou homogêneo. [ 19 ]
Cavidades císticas podem ser revestidas internamente por tecido epitelial escamoso multicamadas. Nessas situações, o médico prescreve uma biópsia excisional para examinar os tecidos de toda a neoplasia.
O parênquima tumoral pode incluir principalmente combinações ou formações em cadeia de células epiteliais planas ou crescimentos de células poliédricas e colunares. Às vezes, a estrutura contém células epiteliais basais, bem como tecido glandular revestido por epitélio colunar. Em casos raros, observa-se estrutura angiomatosa da neoplasia. O estroma tumoral é bem desenvolvido, podendo haver hialinose com calcificação focal.
O quadro radiográfico do ameloblastoma é bastante específico. O critério radiográfico distintivo são os diferentes graus de transparência das sombras da cavidade. As cavidades podem apresentar diferentes níveis de transparência: de baixa a alta. A parte central do cisto é sempre altamente transparente. Na variante cística do ameloblastoma, pode-se detectar um grande cisto localizado na área do ângulo e ramo mandibular, ou um policistoma. Um grande cisto é radiograficamente caracterizado por limites claros da formação, frequentemente rarefação óssea homogênea. Em alguns casos, um dente impactado é projetado na cavidade cística, mas sua coroa está localizada externamente, com diferentes arranjos dentários. Uma radiografia de um policistoma demonstra a presença de vários cistos de diferentes diâmetros, mutuamente adjacentes (como "bolhas de sabão"). As formações têm uma configuração arredondada nítida, às vezes com contornos irregulares. Elas podem conter um dente impactado. [ 20 ]
O ameloblastoma sólido é identificado em radiografias por rarefação óssea irregular com limites relativamente claros. Em alguns pacientes, cavidades císticas quase imperceptíveis são encontradas contra o fundo da rarefação, o que frequentemente indica um período de transição da neoplasia de ameloblastoma sólido para cístico.
Diagnóstico diferencial
O ameloblastoma deve ser diferenciado das seguintes patologias:
- osteoblastoclastoma;
- cistos odontogênicos;
- osteodisplasia fibrosa;
- sarcoma;
- osteomielite crônica (com tumor supurante).
Se o tumor estiver localizado no ângulo mandibular, ele deve ser diferenciado adicionalmente de odontoma, hemangioma, colesteatoma, fibroma e granuloma eosinofílico.
Quem contactar?
Tratamento ameloblastomas
O ameloblastoma é curado apenas por cirurgia, ou seja, pela remoção do tecido da mandíbula danificado pelo tumor. A extensão da intervenção é determinada pela localização e estágio do processo patológico. Quanto mais cedo a operação for realizada, menos estruturas precisam ser removidas. Se o tumor atingiu um tamanho grande e se espalhou para uma parte predominante do osso, pode ser necessário remover parte da mandíbula e até mesmo toda a fileira de dentes. Como a operação é realizada na área da face, onde o fator estético é especialmente importante, a intervenção é completada com a correção reconstrutiva dos tecidos e órgãos removidos - ou seja, a eliminação do defeito cosmético visível. [ 21 ]
Após a ressecção do foco tumoral, inicia-se a terapia medicamentosa, visando prevenir complicações pós-operatórias e recorrência da patologia.
Os antibióticos após a cirurgia são prescritos pelo cirurgião. O amoxiclav é frequentemente o medicamento de escolha devido à sua eficácia, contraindicações e efeitos colaterais mínimos. Os medicamentos são tomados rigorosamente de acordo com o esquema descrito pelo médico.
Se ocorrer dor, tome analgésicos e anti-inflamatórios (por exemplo, Nimesulida), bem como suplementos vitamínicos para fortalecer o sistema imunológico.
Clorexidina, solução de furacilina e Miramistin são geralmente usados para enxaguar a boca.
Durante a fase de reabilitação, é importante seguir uma dieta especial. Os alimentos devem ser macios (de preferência líquidos) e com temperatura confortável. Evite temperos picantes, sal e açúcar, refrigerantes, bebidas alcoólicas e alimentos vegetais crus. [ 22 ]
Medicação
Na escolha dos medicamentos, é necessário levar em consideração as contra-indicações, o grau de toxicidade dos medicamentos, os possíveis efeitos colaterais, a taxa de penetração nos tecidos moles e o período de eliminação do corpo. [ 23 ] Os seguintes medicamentos podem ser prescritos:
- Ibuprofeno - tome um comprimido três vezes ao dia durante três dias. O uso prolongado pode afetar negativamente o sistema digestivo.
- Ketanov - administrado por via oral uma vez ou repetidamente, dependendo da intensidade da dor, 10 mg por dose, até 3-4 vezes ao dia. A duração do tratamento não é superior a cinco dias, o que ajuda a evitar lesões erosivas e ulcerativas do trato gastrointestinal.
- Solpadeína - usada para aliviar dores intensas, 1 a 2 comprimidos, três vezes ao dia, com intervalo mínimo de 4 horas entre as doses. O medicamento não deve ser tomado por mais de cinco dias. O uso prolongado pode causar dor abdominal, anemia, distúrbios do sono e taquicardia.
- Cetrin - para aliviar o inchaço, tomar 1 comprimido por dia com água. O medicamento geralmente é bem tolerado, mas às vezes pode causar desconforto digestivo, dor de cabeça, sonolência e boca seca.
- Amoxiclav - no pós-operatório, prescreve-se 500 mg 2 a 3 vezes ao dia, por até 10 dias. Possíveis efeitos colaterais: dispepsia, dor de cabeça, convulsões, reações alérgicas.
- Tsifran (ciprofloxacino) – prescrito como parte da antibioticoterapia em doses individuais. Possíveis efeitos colaterais incluem náusea, diarreia e reações alérgicas.
- Lincomicina é um antibiótico lincosamida, administrado na dose de 500 mg três vezes ao dia. O tratamento pode ser acompanhado de náuseas, dor abdominal, leucopenia reversível e zumbido. Esses efeitos colaterais desaparecem espontaneamente após o tratamento.
Tratamento de fisioterapia
A fisioterapia pode ser utilizada após a ressecção cirúrgica do ameloblastoma para acelerar a recuperação tecidual. Bons resultados são proporcionados por:
- ação elétrica de frequências ultra-altas em dose oligotérmica ou atérmica, com duração de 10 minutos, seis procedimentos por ciclo de tratamento;
- flutuação com duração de 10 minutos, no valor de seis procedimentos (três diários e os demais a cada dois dias);
- laser infravermelho com duração de tratamento de 15-20 minutos, diariamente, no valor de 4 procedimentos;
- tratamento magnetolaser com comprimento de onda de 0,88 µm, potência total de 10 mW, indução magnética de 25 a 40 mT, com duração de ação de 4 minutos e duração de oito sessões.
Se houver selamentos e alterações cicatriciais na área operada, o tratamento com ultrassom é indicado em modo contínuo, com duração de sessão de até 8 minutos e área cefálica de 1 cm². O tratamento consiste em 8 a 10 sessões.
Tratamento à base de ervas
Como as ervas podem ajudar no tratamento do ameloblastoma? Algumas plantas podem aliviar a dor e estimular o sistema imunológico, acelerando assim a regeneração dos tecidos. Outros benefícios da fitoterapia também são conhecidos:
- ervas podem ter efeitos antitumorais;
- muitas plantas mantêm o equilíbrio ácido-base;
- os preparados fitoterápicos são bem absorvidos mesmo por um organismo enfraquecido em qualquer estágio da patologia;
- As ervas melhoram a adaptação do corpo às novas condições de vida e facilitam o curso do período pós-operatório.
As plantas medicinais podem ser usadas tanto secas quanto frescas. São usadas para fazer infusões e decocções. Os seguintes tipos de ervas são relevantes para o ameloblastoma:
- Catharanthus é um semi-arbusto com atividade antitumoral. Para preparar a tintura, pegue 2 colheres de sopa de galhos e folhas da planta, despeje 250 ml de vodca, mantenha em local escuro por 10 dias e filtre. Tome 5 gotas meia hora antes das refeições, aumentando a dosagem diariamente, até chegar a 10 gotas por dia. A duração do tratamento é de 3 meses. Atenção: a planta é venenosa!
- O marshmallow é uma planta expectorante e anti-inflamatória bem conhecida, igualmente eficaz em diversos processos tumorais. Despeje uma colher de sopa de rizoma triturado em uma garrafa térmica com 200 ml de água fervente, deixe em infusão por 15 minutos, transfira para uma xícara e deixe esfriar em temperatura ambiente por 45 minutos, depois filtre. Tome por via oral três vezes ao dia após as refeições, 50 a 100 ml, durante 2 a 3 semanas.
- Bandeira-doce - o rizoma desta planta contém um terpenoide com efeito analgésico e restaurador. Prepare uma infusão de 1 colher de sopa de raiz triturada para cada 200 ml de água fervente. Tome 50 ml por dia (dividido em duas doses).
- Bérberis - contém um alcaloide usado com sucesso no tratamento de tumores malignos. As raízes e os brotos jovens de bérberis (20 g) são despejados em 400 ml de água fervente, fervidos por 15 minutos e, em seguida, infundidos por cerca de 3 a 4 horas. Filtre e complete o volume para 500 ml com água fervente. Beba 50 ml 4 vezes ao dia.
- Immortelle – excelente para aliviar espasmos e eliminar dores após cirurgias. Para preparar a infusão, pegue 3 colheres de sopa da planta triturada, despeje 200 ml de água fervente, deixe em infusão por 40 minutos e filtre. Complete o volume para 200 ml com água fervente. Tome 50 ml três vezes ao dia, meia hora antes das refeições, durante um mês.
- Raiz de bardana – tem efeito antitumoral. Tomar por via oral em decocção (10 g para 200 ml de água), 100 ml duas vezes ao dia, durante um mês.
- Sedum - uma decocção e infusão desta erva melhora o metabolismo, tonifica, elimina a dor e interrompe o processo inflamatório. Prepare uma infusão com 200 ml de água fervente e 50 g de folhas secas da planta trituradas. Beba 50 a 60 ml por dia.
- Cardo - previne o desenvolvimento de recidivas tumorais. A infusão é preparada na proporção de 1 colher de sopa de folhas para 200 ml de água fervente. Tome 100 ml do remédio 3 vezes ao dia.
- Calêndula - promove a reabsorção de focos patológicos, a purificação do sangue e a cicatrização de feridas. Tome 20 gotas da tintura de farmácia 15 minutos antes das refeições (com água), três vezes ao dia, durante um mês.
O uso de plantas medicinais deve ser aprovado pelo médico assistente. Elas nunca devem ser usadas como substituto do tratamento tradicional. [ 24 ]
Tratamento cirúrgico
O tratamento consiste na remoção cirúrgica do ameloblastoma. Em caso de processo inflamatório purulento, o cirurgião realiza a higienização da cavidade oral. A neoplasia é enucleada, as paredes são lavadas com fenol: isso é necessário para iniciar processos necróticos nos elementos tumorais e retardar seu desenvolvimento. Se a operação for realizada na região mandibular, então enxerto ósseo e próteses dentárias com uso constante de um dispositivo ortopédico são realizados adicionalmente. Após a conclusão da operação, a cavidade não é suturada para reduzir o risco de desenvolvimento recorrente do tumor. Em vez de aplicar uma sutura, é usado tamponamento, que promove a epitelização das paredes da cavidade. [ 25 ]
Em casos crônicos complexos, realiza-se a desarticulação parcial da mandíbula (torção cirúrgica da mandíbula ao longo da borda do espaço articular, sem necessidade de serragem óssea). Em vez da parte removida da mandíbula, é implantada uma placa óssea com um dispositivo ortopédico especial.
Se a remoção do ameloblastoma for impossível por algum motivo, ou se o tumor se tornar maligno, a radioterapia é prescrita. [ 26 ]
Após a cirurgia, os pacientes submetidos à cirurgia recebem prescrição de antibióticos e recebem noções básicas de nutrição pós-operatória. Por várias semanas, o paciente não deve comer alimentos duros ou grosseiros e, após cada refeição, a boca deve ser enxaguada com uma solução especial. [ 27 ]
A remoção do ameloblastoma é realizada da seguinte forma:
- Se a neoplasia estiver localizada na massa óssea, então é realizada uma ressecção mandibular parcial.
- Se o ameloblastoma for grande e se estender até a borda do maxilar inferior, será realizada uma ressecção mandibular completa. Se o ramo apresentar dano grave e o processo condilar for afetado, isso é uma indicação para exarticulação do maxilar inferior e da neoplasia até as bordas do tecido saudável.
- Para evitar o crescimento recorrente do tumor, o cirurgião deve entender e aderir aos princípios da ablástica e da antiblástica.
O paciente é tratado no hospital por cerca de 2 semanas, após o que é transferido para observação ambulatorial com visita obrigatória ao médico:
- durante o primeiro ano após a cirurgia – a cada três meses;
- nos próximos três anos – uma vez a cada seis meses;
- então anualmente.
Prevenção
Para prevenir complicações na forma de processos inflamatórios, fraturas patológicas e malignidade na fase pré-operatória, é necessário detectar o ameloblastoma o mais precocemente possível. Para todos os pacientes, sem exceção, recomenda-se um tratamento complexo com o uso de medicamentos sintomáticos e antibioticoterapia.
Para evitar sangramento durante a fase de recuperação pós-operatória, é necessário monitorar a qualidade da coagulação sanguínea e os indicadores de pressão arterial.
A prevenção de efeitos adversos tardios está intimamente relacionada a diagnósticos qualificados e modelagem estereolitográfica preliminar. A intervenção radical com subsequente cirurgia plástica óssea, com instalação de endopróteses e implantes de alta precisão, cirurgia plástica de contorno e medidas microvasculares de transplante, é considerada ideal.
Previsão
O ameloblastoma é frequentemente diagnosticado em estágios avançados de crescimento, devido aos sintomas pouco pronunciados da doença e à sua baixa disseminação. A principal opção de tratamento para o tumor é a sua remoção imediata com reconstrução subsequente (se possível).
O fator básico para um prognóstico favorável é o diagnóstico precoce da doença e o tratamento qualificado e oportuno, incluindo remoção cirúrgica, coagulação química ou elétrica, radioterapia ou uma combinação de cirurgia e radiação.
O resultado posterior da recuperação pós-operatória depende do volume e da natureza do tratamento realizado, incluindo a cirurgia. Por exemplo, a remoção radical do maxilar inferior acarreta o aparecimento de defeitos estéticos significativos, bem como o comprometimento da fala e da função mastigatória. [ 28 ]
O ponto principal da reabilitação de pacientes submetidos a intervenções radicais é considerado a correção da função mandibular. Para tanto, realiza-se cirurgia plástica óssea primária ou tardia, seguida de próteses dentárias. O escopo da cirurgia é determinado por um cirurgião bucomaxilofacial.
Atualmente, os métodos de próteses dentárias individuais após a remoção do ameloblastoma de um paciente não foram suficientemente desenvolvidos, apesar do fato de que a restauração da configuração facial e da funcionalidade da mandíbula é um ponto importante da reabilitação social e médica.

