Médico especialista do artigo
Novas publicações
Periarterite nodular
Última revisão: 23.04.2024

Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
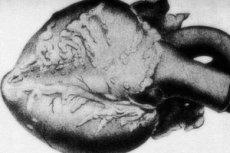
Uma patologia rara - periarterite nodosa - é acompanhada por lesões de vasos arteriais de médio e pequeno calibre. Nas paredes vasculares ocorrem processos de desorganização do tecido conjuntivo, infiltração inflamatória e alterações escleróticas, resultando em aneurismas bem marcados.[1]
Outros nomes para a doença: poliarterite , arterite necrosante, panarterite.
Epidemiologia
A periarterite nodosa é uma patologia sistêmica, vasculite necrosante, lesando os vasos arteriais médios e pequenos do tipo muscular. Na maioria das vezes, a doença se espalha para a pele, rins, músculos, articulações, sistema nervoso periférico, trato digestivo e outros órgãos, menos frequentemente os pulmões. A patologia geralmente se manifesta inicialmente com sintomas gerais (febre, deterioração geral do bem-estar), depois se juntam sinais mais específicos.
Os métodos mais comuns para o diagnóstico da doença são a biópsia e a arteriografia.
Os medicamentos mais aceitáveis para o tratamento são os glicocorticóides e os imunossupressores.
A frequência de detecção da periarterite nodosa é de dois a trinta casos por 1 milhão de pacientes.
A idade média dos pacientes é de 45 a 60 anos. Os homens são mais frequentemente doentes (6:1). Nas mulheres, a doença ocorre mais frequentemente de acordo com o tipo asmático, com o desenvolvimento de asma brônquica e hipereosinofilia.
Aproximadamente 20% dos pacientes diagnosticados com periarterite nodosa apresentam hepatite (B ou C).[2], [3]
Causas periarterite nodosa
Os cientistas ainda não encontraram uma causa clara para o desenvolvimento da periarterite nodosa. No entanto, os seguintes principais desencadeantes da doença são distinguidos:
- reação à medicação;
- infecção viral persistente (hepatite B).
Os especialistas compilaram uma lista bastante impressionante de medicamentos envolvidos no desenvolvimento da periarterite nodosa. Entre esses medicamentos:
- antibióticos beta-lactâmicos;
- preparações de macrólidos;
- drogas sulfa;
- quinolonas;
- agentes antivirais;
- soros e vacinas;
- inibidores seletivos da recaptação da serotonina (fluoxetina);
- anticonvulsivantes (fenitoína);
- Levodopa e Carbidopa;
- tiazídicos e diuréticos de alça;
- Hidralazina, Propiltiouracil, Minociclina, etc.
Cada terceiro ou quarto paciente com periarterite nodosa tinha antígeno de superfície da hepatite B (HBsAg) ou imunocomplexos com ele. Outros antígenos da hepatite B (HBeAg) e anticorpos para o antígeno HBcAg formados durante a replicação viral também foram determinados. Vale ressaltar que a incidência de periarterite nodosa na França diminuiu significativamente nas últimas décadas, graças à ampla vacinação contra a hepatite B.
Além disso, aproximadamente um em cada dez pacientes tem o vírus da hepatite C, mas os cientistas ainda não provaram os meandros da relação. Outras infecções virais também estão “sob suspeita”: vírus da imunodeficiência humana, citomegalovírus, rubéola e vírus Epstein-Barr, vírus T-linfotrópico tipo I, parvovírus B-19, etc.
Existem todos os pré-requisitos para sugerir o envolvimento da vacinação contra hepatite B e influenza no desenvolvimento da periarterite nodosa.
Um fator adicional sugerido é a predisposição genética, que também requer evidências e estudos adicionais.[4]
Fatores de risco
A periarterite nodosa é uma doença pouco estudada, mas ainda hoje os especialistas a consideram polietiológica, pois muitas causas e fatores podem estar envolvidos em seu desenvolvimento. Muitas vezes, uma relação é encontrada com infecções focais: estreptocócicas, estafilocócicas, micobacterianas, fúngicas, virais, etc. A hipersensibilidade humana a certos medicamentos, por exemplo, antibióticos e sulfonamidas, desempenha um papel significativo. No entanto, em muitos casos, mesmo com um diagnóstico aprofundado, o fator etiológico não pode ser identificado.
Aqui estão alguns dos fatores de risco que os médicos estão cientes hoje:
- faixa etária acima de 45 anos, bem como crianças de 0 a 7 anos (fator genético);
- mudanças repentinas de temperatura, hipotermia;
- exposição excessiva à radiação ultravioleta, abuso de queimaduras solares;
- sobrecarga física e mental excessiva;
- quaisquer efeitos prejudiciais, incluindo trauma ou cirurgia;
- hepatite e outras doenças do fígado;
- distúrbios metabólicos, diabetes mellitus;
- hipertensão;
- administração de vacinas e persistência de HbsAg no soro sanguíneo.
Patogênese
A patogênese da ocorrência de periarterite nodosa consiste na formação de uma resposta hiperalérgica do corpo à influência de fatores etiológicos, no desenvolvimento de uma reação autoimune do tipo antígeno-anticorpo (em particular, às paredes dos vasos sanguíneos), na formação de imunocomplexos.
Uma vez que as células endoteliais estão equipadas com receptores para o fragmento IgG Fc com a primeira fração do complemento Clq, os mecanismos de interação entre os imunocomplexos e as paredes dos vasos são facilitados. Há uma deposição de imunocomplexos nas paredes vasculares, o que acarreta o desenvolvimento de um processo inflamatório imune.
Os imunocomplexos formados estimulam o complemento, o que leva a danos nas paredes e à formação de componentes quimiotáticos que atraem neutrófilos para a área danificada.[5]
Os neutrófilos desempenham uma função fagocítica em relação aos imunocomplexos, mas ao mesmo tempo são liberadas enzimas proteolíticas lisossômicas que danificam as paredes dos vasos sanguíneos. Além disso, os neutrófilos “aderem” ao endotélio e, na presença de complemento, liberam radicais de oxigênio ativos que provocam danos vasculares. Ao mesmo tempo, potencializa-se a liberação endotelial de fatores que favorecem o aumento da coagulação sanguínea e a formação de coágulos sanguíneos nos vasos afetados.
Sintomas periarterite nodosa
A periarterite nodosa revela-se como manifestações inespecíficas comuns: uma pessoa tem uma temperatura constantemente elevada, está a perder peso progressivamente, a dor nos músculos e nas articulações é perturbadora.
Um aumento da temperatura na forma de febre persistente é característico de 98-100% dos casos: a curva de temperatura é do tipo errado, não há resposta à antibioticoterapia, mas a terapia com corticosteróides é eficaz. A temperatura pode posteriormente normalizar, no contexto do desenvolvimento de patologia de múltiplos órgãos.
A emaciação dos pacientes é patognomônica. Em alguns pacientes, o peso é reduzido em 35-40 kg em poucos meses. Ao mesmo tempo, o grau de magreza excede o das oncopatologias.
A dor nos músculos e articulações é especialmente característica do estágio inicial da periarterite nodular. A dor geralmente afeta grandes articulações e músculos da panturrilha.[6]
As patologias de múltiplos órgãos são divididas em vários tipos, o que determina os sintomas da doença:
- Com danos nos vasos renais (e isso ocorre na maioria dos pacientes), há um aumento da pressão arterial. A hipertensão é persistente, persistente, causando um grau grave de retinopatia. A perda da função visual é possível. A urinálise revela proteinúria (até 3 g/dia), micro ou macrohematúria. Em alguns casos, o vaso expandido pelo aneurisma se rompe, formando uma hemorragia perirrenal. A insuficiência renal desenvolve-se durante os primeiros três anos da doença.
- Se os vasos localizados na cavidade abdominal estiverem danificados, os sintomas já aparecem em um estágio inicial da periarterite nodosa. Os principais sintomas são dor abdominal difusa, persistente e progressiva. Distúrbios dispépticos são observados: diarréia misturada com sangue até dez vezes ao dia, emagrecimento, crises de náusea e vômito. Se ocorrer perfuração ulcerativa, desenvolvem-se sinais de peritonite aguda. Há risco de sangramento gastrointestinal.
- Com a derrota dos vasos coronários, a dor no coração não é típica. Há ataques cardíacos, principalmente de caráter pequeno-focal. Os fenômenos da cardiosclerose estão aumentando rapidamente, o que acarreta o aparecimento de arritmias, sinais de insuficiência cardíaca.
- Quando o sistema respiratório é afetado, broncoespasmo, hipereosinofilia e infiltrados eosinofílicos nos pulmões são encontrados. A formação de inflamação vascular dos pulmões é característica: a doença é acompanhada por tosse, escarro escasso, menos frequentemente - hemoptise, agravada por sintomas de função respiratória insuficiente. Na radiografia, é visualizado um padrão vascular nitidamente aumentado na forma de um pulmão congestivo, infiltração do tecido pulmonar (principalmente na região basal).
- Quando o sistema nervoso periférico está envolvido no processo, observa-se poli e mononeurite assimétrica. O paciente está preocupado com dor intensa, dormência, às vezes fraqueza muscular. As pernas são mais comumente afetadas, menos frequentemente os braços. Alguns pacientes desenvolvem polimielorradiculoneurite, paresia dos pés e das mãos. Muitas vezes, nódulos peculiares são encontrados ao longo dos troncos dos vasos sanguíneos, úlceras e focos de necrose da pele. Possível necrose de tecidos moles e desenvolvimento de complicações gangrenosas.
Primeiros sinais
O quadro clínico inicial da periarterite nodosa revela-se como febre, sensação de muito cansaço, aumento da sudorese noturna, perda de apetite e emagrecimento, fraqueza muscular (especialmente sentida nos membros). Muitos pacientes desenvolvem dores musculares, acompanhadas de miosite isquêmica focal e dores articulares. Os músculos afetados perdem sua força, é possível o desenvolvimento de processos inflamatórios nas articulações.[7]
A gravidade dos primeiros sinais é diferente, o que depende em maior medida de qual órgão ou sistema de órgãos é afetado:
- a derrota do sistema nervoso periférico se manifesta por distúrbios motores e sensoriais dos nervos ulnar, mediano e fibular, também é possível desenvolver polineuropatia simétrica distal;
- o sistema nervoso central responde à patologia com dores de cabeça, derrames (isquêmicos e hemorrágicos) são menos comuns no contexto de pressão alta;
- o dano renal é manifestado por hipertensão arterial, diminuição da quantidade diária de urina, uremia, alterações gerais no sedimento urinário, aparecimento de sangue e proteína na urina na ausência de cilindros celulares, dor nas costas e, em casos graves, sinais de insuficiência renal;
- o aparelho digestivo faz-se sentir com dores no fígado e no abdómen, náuseas, vómitos, diarreia, sintomas de má absorção, perfuração intestinal e peritonite;
- do lado do coração, pode não haver sinais patológicos ou aparecer sintomas de insuficiência cardíaca;
- na pele há um livedo reticular, nódulos dolorosos avermelhados, uma erupção na forma de vesículas ou vesículas, áreas de necrose e lesões ulcerativas;
- os genitais são afetados pelo tipo de orquite, os testículos tornam-se dolorosos.
Danos renais na periarterite nodular
Os rins são afetados em mais de 60% dos pacientes com periarterite nodosa. Além disso, em mais de 40% dos casos, a lesão é uma insuficiência renal.
A probabilidade de desenvolver distúrbios renais depende do gênero e da categoria de idade dos pacientes, da presença de patologias dos músculos esqueléticos, do sistema valvar do coração e do sistema nervoso periférico, do tipo de curso e fase da doença, a presença de antígeno de hepatite viral e valores cardiovasculares.
A taxa de desenvolvimento de nefropatia é determinada diretamente pelo nível de proteína C reativa e fator reumatóide no sangue.
Os distúrbios renais na periarterite nodosa são devidos à estenose e ao aparecimento de microaneurismas dos vasos renais. O grau de alterações patológicas se correlaciona com a gravidade dos distúrbios do sistema nervoso. Deve ser entendido que o dano renal reduz drasticamente as chances de sobrevivência dos pacientes. No entanto, esta questão da influência de certos distúrbios da função renal no curso da periarterite nodosa não foi suficientemente estudada.
O processo inflamatório geralmente se estende aos vasos arteriais interlobares e menos frequentemente às arteríolas. Presumivelmente, a glomerulonefrite não é característica da periarterite nodosa e ocorre principalmente no contexto da angeíte microscópica.
O rápido agravamento da insuficiência renal é devido a numerosos ataques cardíacos nos rins.[8]
Insuficiência cardíaca
A imagem da derrota do aparelho cardiovascular é observada em cada segundo caso em dez. A patologia se manifesta por alterações hipertróficas no ventrículo esquerdo, aumento da frequência cardíaca e arritmias cardíacas. A inflamação dos vasos coronários na periarterite nodosa pode provocar o aparecimento de angina de peito e o desenvolvimento de infarto do miocárdio.
Nas macropreparações, em mais de 10% dos casos, são encontrados espessamentos nodulares do tipo rosário, de alguns milímetros a alguns centímetros de diâmetro (até 5,5 cm em caso de danos em grandes troncos vasculares). A secção mostra um aneurisma, muitas vezes com enchimento trombótico. O papel diagnóstico final desempenha-se pela histologia. Uma característica típica da periarterite nodosa é uma lesão vascular polimórfica. Existe uma combinação de diferentes tipos de desorganização do tecido conjuntivo:[9]
- inchaço mucóide, alterações fibrinóides com mais esclerose;
- estreitamento do lúmen vascular (até obliteração), a formação de coágulos sanguíneos, aneurismas, em casos graves - ruptura dos vasos sanguíneos.
As alterações vasculares tornam-se um gatilho no desenvolvimento de necrose, processos atróficos e escleróticos, hemorragias. Alguns pacientes têm flebite.
No coração, encontram-se atrofia da camada gordurosa do epicárdio, distrofia miocárdica marrom e, na hipertensão, hipertrofia ventricular esquerda. Com lesões coronárias, desenvolve-se necrose miocárdica focal, distrofia e atrofia das fibras musculares. Os infartos do miocárdio são relativamente raros - principalmente devido à formação de fluxo sanguíneo colateral. A trombovasculite é encontrada nos troncos arteriais coronarianos.[10]
Manifestações cutâneas da periarterite nodosa
Sinais cutâneos da doença são observados em cada segundo paciente com periarterite nodosa. Muitas vezes, o aparecimento de erupções cutâneas torna-se o primeiro ou um dos primeiros sinais de violação. Os sintomas típicos são:
- erupção cutânea vesicular e bolhosa;
- púrpura pápulo-petequial vascular;
- às vezes - o aparecimento de elementos nodulares subcutâneos.
Em geral, as manifestações cutâneas da periarterite nodosa são heterogêneas e variadas. Os sinais gerais podem ser:
- a natureza da erupção é inflamatória;
- a erupção é simétrica;
- há tendência a inchaço, alterações necróticas e hemorragias;
- na fase inicial, a erupção está localizada na região das extremidades inferiores;
- polimorfismo evolutivo é observado;
- há uma conexão com infecções pré-existentes, medicamentos, mudanças de temperatura, processos alérgicos, patologias autoimunes, circulação venosa prejudicada.
As lesões cutâneas variam em variedade, desde máculas, nódulos e púrpura até necrose, úlceras e erosões.
Periarterite nodular em crianças
A poliarterite juvenil é uma forma de poliarterite nodosa encontrada predominantemente em pacientes pediátricos. Esta variante do curso da doença é distinguida por um componente hiperérgico, a maioria dos vasos periféricos está danificada, existe um risco considerável de desenvolver complicações de tromboangeíte na forma de necrose do tecido seco, processos gangrenosos. Os distúrbios viscerais são relativamente fracos e não afetam o resultado da patologia, mas há uma tendência a um curso longo com recidivas periódicas.
A forma clássica de poliarterite juvenil tem um curso grave: são observados danos nos rins, hipertensão arterial, isquemia abdominal, crises vasculares cerebrais, inflamação dos vasos coronários, vasculite pulmonar e numerosas mononeurites.
Entre as causas da doença são considerados principalmente os fatores alérgicos e infecciosos. A forma clássica de periarterite nodosa está associada à infecção viral da hepatite B. Muitas vezes, o início da doença é observado junto com infecções virais respiratórias agudas, otite média e amigdalite, um pouco menos frequentemente com a introdução de vacinas ou terapia medicamentosa. Uma predisposição genética também não é excluída: muitas vezes, patologias reumatológicas, alérgicas ou vasculares são encontradas nos parentes diretos de uma criança doente.
A incidência de periarterite nodosa na infância é desconhecida: a doença é diagnosticada muito raramente.
A patogênese é muitas vezes devido a processos de imunocomplexos com aumento da atividade do complemento e acúmulo de leucócitos na área de fixação de imunocomplexos. Ocorre reação inflamatória nas paredes dos troncos arteriais de pequeno e médio calibre. Como resultado, desenvolve-se uma vasculite proliferativa-destrutiva, o leito vascular é deformado, a circulação sanguínea é inibida, as propriedades reológicas e de coagulação do sangue são perturbadas, a trombose e a isquemia tecidual são observadas. Gradualmente, a fibrose da parede é formada, aneurismas com tamanho diametral de até 10 mm são formados.
Estágios
A periarterite nodosa pode ocorrer nas fases aguda, subaguda e crônica recorrente.
- A fase aguda é caracterizada por um período inicial curto, com intensa generalização das lesões vasculares. O curso da doença é grave desde o momento de seu início. O paciente apresenta febre alta do tipo remitente, sudorese profusa, dor articular intensa, mialgia, dor abdominal. Com a derrota da circulação periférica, ocorre uma rápida formação de amplos focos de necrose da pele e um processo gangrenoso distal se desenvolve. Com danos aos órgãos internos, observam-se intensas crises vascular-cerebrais, infarto do miocárdio, polineurite e necrose intestinal. O período agudo pode ser rastreado por 2-3 meses ou mais, até um ano.
- A fase subaguda começa gradualmente, principalmente em pacientes com localização predominante do processo patológico na área dos órgãos internos. Por vários meses, os pacientes têm temperatura subfebril, ou a temperatura aumenta periodicamente para altas taxas. Há emagrecimento progressivo, articulações e dores de cabeça. Subsequentemente, há um desenvolvimento agudo de uma crise cerebrovascular, ou síndrome abdominal, ou polineurite. A patologia permanece ativa por até três anos.
- A fase crônica pode ser observada tanto em processos patológicos agudos quanto subagudos. Os pacientes começam alternando períodos de exacerbação e desaparecimento dos sintomas. Durante os primeiros anos, as recaídas ocorrem a cada seis meses, depois as remissões podem se tornar mais longas.
Periarterite nodular aguda
A fase aguda da periarterite nodosa geralmente prossegue gravemente, uma vez que certos órgãos vitais são afetados. Além das manifestações clínicas, a avaliação da atividade da doença também é influenciada por indicadores de alterações laboratoriais, embora não sejam suficientemente específicos. Pode haver aumento da VHS, eosinofilia, leucocitose, aumento das gamaglobulinas e da quantidade de CEC, diminuição do nível de complemento.
A periarterite nodosa é caracterizada por um curso fulminante ou fases agudas periódicas no contexto de progressão constante da patologia. Um resultado letal pode ocorrer quase a qualquer momento com o desenvolvimento de insuficiência renal ou cardiovascular, danos ao trato digestivo (o infarto intestinal perfurado é especialmente fatal). O distúrbio dos rins, coração e sistema nervoso central é muitas vezes exacerbado pela hipertensão arterial persistente, que leva a sérias complicações tardias, que também podem causar a morte do paciente. Na ausência de tratamento, a taxa de sobrevida em cinco anos é estimada em cerca de 13%.[11]
Complicações e consequências
A gravidade da condição dos pacientes e a probabilidade de complicações se devem a um aumento constante da pressão arterial, até 220/110-240/170 mm Hg. Arte.
O estágio ativo da doença geralmente termina com distúrbios circulatórios cerebrais. A progressão da patologia leva ao fato de que a hipertensão se torna maligna, ocorre edema cerebral, em alguns pacientes desenvolve insuficiência renal crônica, hemorragia cerebral e ruptura renal.
Muitas vezes, uma síndrome renal é formada, a isquemia do aparelho renal justaglomerular se desenvolve e o mecanismo do sistema renina-angiotensina-aldosterona é interrompido.
Por parte do trato digestivo, observa-se o desenvolvimento de úlceras locais e difusas, focos de necrose e gangrena intestinal, inflamação do apêndice. Os pacientes têm uma síndrome de dor abdominal intensa, sangramento intestinal pode se desenvolver, aparecem sinais de irritação peritoneal. As doenças inflamatórias intra-intestinais não apresentam sinais histológicos de colite ulcerosa. Pode haver sangramento interno, pancreatite com pancreonecrose, infarto do baço e do fígado.
Danos ao sistema nervoso podem ser complicados pelo desenvolvimento de uma crise vascular cerebral, que se manifesta abruptamente, com dor de cabeça e vômitos. Então o paciente perde a consciência, convulsões clônicas e tônicas, hipertensão súbita são observadas. Após um ataque, as lesões geralmente aparecem no cérebro, acompanhadas de paralisia do olhar, diplopia, nistagmo, assimetria facial e deficiência visual.
Em geral, a periarterite nodosa é uma patologia com risco de vida e requer o diagnóstico mais precoce possível e tratamento permanente agressivo. Somente sob tais condições é possível alcançar uma remissão estável e evitar o desenvolvimento de graves consequências perigosas.
Resultado da periarterite nodular
Mais de 70% dos pacientes com periarterite nodosa apresentam aumento da pressão arterial e desenvolvimento de sinais de insuficiência renal progressiva nos primeiros 60 dias do início da doença. Danos ao sistema nervoso são possíveis, com preservação da sensibilidade, mas limitação da atividade motora.
Os vasos da cavidade abdominal podem ficar inflamados, resultando em dor abdominal intensa. Complicações perigosas muitas vezes se tornam úlceras do estômago e intestinos, necrose da vesícula biliar, perfuração e peritonite.
Os vasos coronários são afetados com menos frequência, mas o seguinte desfecho também é possível: os pacientes desenvolvem infarto do miocárdio. Quando os vasos sanguíneos são danificados, ocorrem derrames.
Na ausência de tratamento, quase todos os pacientes morrem durante os primeiros anos desde o início da patologia. Os problemas mais comuns que levam à morte: arterite extensa, processos infecciosos, ataque cardíaco, acidente vascular cerebral.
Diagnósticos periarterite nodosa
As medidas diagnósticas começam com a coleta de queixas do paciente. É dada especial atenção à presença de erupções cutâneas, formação de focos necróticos e lesões ulcerativas da pele, dor na área da erupção, nas articulações, corpo, membros, músculos, bem como fraqueza geral.
Um exame externo da pele e articulações é obrigatório, a localização das erupções cutâneas e a zona de dor são avaliadas. As lesões são cuidadosamente palpadas.
Para avaliar o nível de atividade da doença, são realizados exames laboratoriais:
- exame de sangue clínico geral detalhado;
- exame de sangue bioquímico terapêutico geral;
- avaliação do nível de imunoglobulinas séricas no sangue;
- estudo do nível de complemento com suas frações no sangue;
- avaliação da concentração de proteína C reativa no plasma sanguíneo;
- determinação do fator reumatóide;
- exame geral do líquido urinário.
Com periarterite nodosa, hematúria, cilindrúria e proteinúria são encontradas na urina. Um exame de sangue revela leucocitose neutrofílica, anemia e trombocitose. O quadro bioquímico é representado por um aumento nas frações de γ e α2-globulinas, fibrina, ácidos siálicos, soromucóide, proteína C reativa.
O diagnóstico instrumental é realizado para esclarecer o diagnóstico. Em particular, é realizada uma biópsia musculoesquelética: no biomaterial retirado da parte inferior da perna ou da parede abdominal anterior, são encontrados infiltrados inflamatórios e zonas de necrose nas paredes dos vasos.
A periarterite nodosa é frequentemente acompanhada por alterações vasculares aneurismáticas que são visíveis durante o exame do fundo de olho.
A ultrassonografia Doppler dos vasos renais ajuda a determinar sua estenose. A radiografia simples de tórax visualiza um aumento no padrão dos pulmões e uma violação de sua configuração. Um eletrocardiograma e um exame de ultrassom do coração podem detectar cardiopatia.
Uma micropreparação que pode ser utilizada para estudo é a artéria mesentérica na fase exsudativa ou proliferativa da arterite, tecido subcutâneo, nervo sural e músculos. As amostras de fígado e rim podem dar um resultado falso negativo devido a um erro de amostragem. Além disso, essa biópsia pode causar sangramento de microaneurismas não diagnosticados.
Uma macropreparação na forma de tecido patologicamente alterado excisado é fixada em uma solução de etanol, clorexidina, formalina para posterior exame histológico.
Uma biópsia de tecido não afetado por patologia é impraticável, pois a periarterite nodosa tem caráter focal. Portanto, o tecido é retirado para biópsia, cuja lesão é confirmada por um estudo clínico.
Se o quadro clínico for mínimo ou ausente, os procedimentos de avaliação de eletromiografia e condução nervosa podem identificar a área da biópsia proposta. Em caso de danos na pele, é preferível remover o biomaterial das camadas profundas ou PZhK, excluindo as camadas superficiais (demonstrar indicadores errôneos). A biópsia testicular também é frequentemente inadequada.
Critério de diagnóstico
O diagnóstico de periarterite nodular é feito com base nos dados da anamnese, nos sintomas característicos, nos resultados dos diagnósticos laboratoriais. Vale ressaltar que as alterações nos parâmetros laboratoriais são inespecíficas, pois refletem principalmente o estágio da atividade da patologia. Diante disso, os especialistas distinguem os seguintes critérios diagnósticos para a doença:
- Dor nos músculos (especialmente nas extremidades inferiores), fraqueza geral. Mialgia difusa, não afetando a área da parte inferior das costas e ombros.
- Dor nos testículos, não relacionada a processos infecciosos ou lesões traumáticas.
- Cianose irregular na pele dos membros e do corpo, como livedo reticular.
- Perda de peso superior a 4 kg, que não está associada a dietas e outras mudanças na dieta.
- Polineuropatia ou mononeurite com todos os sinais neurológicos.
- Um aumento da pressão arterial diastólica acima de 90 mm Hg. Arte.
- Um aumento da ureia no sangue (mais de 14,4 mmol / litro - 40 mg%) e creatinina (mais de 133 μmol / litro - 1,5 mg%), que não está relacionado à desidratação ou obstrução do trato urinário.
- A presença de HBsAg, ou os anticorpos correspondentes no sangue (hepatite B viral).
- Alterações vasculares na arteriografia na forma de aneurismas e oclusões de vasos arteriais viscerais, sem relação com alterações ateroscleróticas, processos displásicos fibromusculares e outras patologias não inflamatórias.
- Detecção de infiltração de células granulocíticas e mononucleares das paredes vasculares durante o diagnóstico morfológico de biomaterial retirado de vasos arteriais de pequeno e médio calibre.
A confirmação de pelo menos três critérios permite o diagnóstico de periarterite nodosa.
Classificação
Não há classificação geralmente aceita de periarterite nodular. Os especialistas costumam sistematizar a doença de acordo com os sinais etiológicos e patogenéticos, de acordo com as características histológicas, gravidade do curso e quadro clínico. A grande maioria dos praticantes usa uma classificação morfológica baseada nas alterações clínicas nos tecidos, na profundidade da localização e no calibre dos vasos danificados.
Os seguintes tipos clínicos da doença são divididos:
- A variante clássica (renal-visceral, renal-polineurítica) é caracterizada por danos nos rins, sistema nervoso central, sistema nervoso periférico, coração e trato digestivo.
- Variante monoórgão-nodular - um tipo leve de patologia, manifestada por visceropatia.
- A variante dermato-trombângica é uma forma de progressão lenta, acompanhada de aumento da pressão arterial, desenvolvimento de neurite e comprometimento do fluxo sanguíneo periférico devido ao aparecimento de nódulos ao longo do lúmen vascular.
- Variante pulmonar (asmática) - manifestada por alterações nos pulmões, asma brônquica.
De acordo com a classificação internacional CID-10, a inflamação vascular nodular ocupa a classe M30 com a seguinte distribuição:
- M30.1 - tipo alérgico com dano pulmonar.
- M30.2 - tipo juvenil.
- M30.3 - alterações nos tecidos mucosos e nos rins (síndrome de Kawasaki).
- M30.8 - outras condições.
De acordo com a natureza do curso da periarterite nodular, as seguintes formas de patologia são divididas:
- A forma fulminante é um processo maligno no qual os rins são afetados, ocorre trombose dos vasos intestinais, necrose das alças intestinais. O prognóstico é especialmente negativo, o paciente morre dentro de um ano após o início da doença.
- A forma rápida não prossegue muito rapidamente, mas, por outro lado, tem muito em comum com o curso fulminante. A sobrevida é ruim, muitas vezes os pacientes morrem de ruptura súbita da artéria renal.
- A forma recorrente é caracterizada pela suspensão do processo de doença em decorrência do tratamento. No entanto, o crescimento da patologia é retomado com uma diminuição na dosagem de medicamentos ou sob a influência de outros fatores provocadores - por exemplo, no contexto do desenvolvimento de um processo infeccioso-inflamatório.
- A forma lenta é mais frequentemente tromboangítica. Estende-se aos nervos periféricos e à vasculatura. A doença pode aumentar gradualmente sua intensidade ao longo de uma década ou até mais, desde que não haja complicações graves. O paciente fica incapacitado, ele precisa de tratamento constante e contínuo.
- A forma benigna é considerada a variante mais branda da periarterite nodosa. A doença prossegue isoladamente, as principais manifestações são encontradas apenas na pele, há longos períodos de remissão. A taxa de sobrevida dos pacientes é relativamente alta - sujeita a terapia competente e regular.
Diretrizes clínicas
O diagnóstico de periarterite nodosa deve ser fundamentado pelas manifestações clínicas relevantes e dados de diagnóstico laboratorial. Valores de biópsia positivos são importantes para confirmar a doença. O diagnóstico mais precoce possível é necessário: a terapia urgente-agressiva deve ser iniciada antes que a patologia se espalhe para órgãos vitais.
Os sintomas clínicos na periarterite nodosa são distinguidos por polimorfismo pronunciado. Os sintomas da doença com e sem HBV são semelhantes. O desenvolvimento mais agudo é típico da patologia da gênese da droga.
Pacientes com suspeita de periarterite nodosa são recomendados para realizar uma histologia que revela um quadro típico de arterite necrosante focal com infiltração celular mista na parede do vaso. O mais informativo é considerado uma biópsia de músculos esqueléticos. Durante a biópsia dos órgãos internos, o risco de sangramento interno aumenta significativamente.
Para determinar as táticas de tratamento, os pacientes com periarterite nodosa devem ser divididos de acordo com a gravidade da patologia, bem como o tipo refratário do curso da doença, que não se caracteriza por um desenvolvimento sintomático reverso, ou mesmo aumento do quadro clínico atividade em resposta a uma terapia patogenética clássica de um mês e meio.
Diagnóstico diferencial
A periarterite nodosa é primariamente diferenciada de outras patologias sistêmicas conhecidas que afetam o tecido conjuntivo.
- A poliarterite microscópica é uma forma de vasculite necrosante que acomete vasos capilares, bem como vênulas e arteríolas, com a formação de anticorpos antineutrófilos. Para a doença, o aparecimento de glomerulonefrite é típico, um aumento gradual tardio da pressão arterial, aumento rápido da insuficiência renal, desenvolvimento de alveolite necrosante e hemorragia pulmonar.
- A granulomatose de Wegener é acompanhada pelo desenvolvimento de alterações destrutivas dos tecidos. As úlceras aparecem no tecido mucoso da cavidade nasal, o septo nasal é perfurado e o tecido pulmonar se desintegra. Anticorpos anti-neutrófilos são frequentemente detectados.
- A vasculite reumatóide é caracterizada pelo aparecimento de lesões ulcerativas tróficas nas pernas, o desenvolvimento de polineuropatia. Durante o diagnóstico, o grau da síndrome articular é necessariamente avaliado (a presença de poliartrite erosiva com violação da configuração das articulações), é detectado um fator reumatóide.
Além disso, manifestações cutâneas semelhantes à periarterite nodosa aparecem no fundo de embolia séptica, mixoma atrial esquerdo. É importante excluir quadros sépticos antes mesmo do uso de imunossupressores para o tratamento da periarterite nodosa.
Uma combinação de sintomas como polineuropatia, febre, poliartrite é encontrada em pacientes com doença de Lyme (outro nome é borreliose). Para excluir a doença, é necessário traçar o histórico epidemiológico. Os momentos que permitem suspeitar de borreliose são os seguintes:
- picadas de carrapatos;
- visitas a zonas focais naturais durante o período de atividade especial de carrapatos (final da primavera - início do outono).
Para fazer um diagnóstico, um exame de sangue é realizado para verificar a presença de anticorpos para Borrelia.
Quem contactar?
Tratamento periarterite nodosa
O tratamento deve ser o mais precoce e prolongado possível, com a marcação de um regime terapêutico individual, em função da gravidade dos sintomas clínicos e da fase da periarterite nodosa.
No período agudo, o repouso no leito é obrigatório, o que é especialmente importante se os focos patológicos da periarterite nodosa estiverem localizados nas extremidades inferiores.
A abordagem do tratamento é sempre complexa, sendo recomendada a adição de Ciclofosfamida (por via oral a 2 mg/kg por dia), o que favorece a aceleração do início da remissão e a diminuição da frequência de exacerbações. Para evitar complicações infecciosas, a Ciclofosfamida é usada apenas na ausência de eficácia da Prednisolona.
Em geral, o tratamento é muitas vezes ineficaz. A intensidade do quadro clínico pode ser enfraquecida pela indicação precoce de Prednisolona em quantidade de pelo menos 60 mg/dia por via oral. Para pacientes pediátricos, é apropriado prescrever imunoglobulina normal para administração intravenosa.
A qualidade do tratamento é avaliada na presença de dinâmica positiva no curso clínico, com estabilização dos valores laboratoriais e imunológicos e diminuição da atividade da reação inflamatória.
Recomenda-se a correção ou eliminação radical de patologias concomitantes que podem afetar adversamente o curso da periarterite nodosa. Tais patologias incluem focos de inflamação crônica, diabetes mellitus, miomas uterinos, insuficiência venosa crônica, etc.
O tratamento externo para erosões e úlceras envolve o uso de soluções de 1-2% de corantes de anilina, preparações de pomadas epitelizantes (Solcoseryl), pomadas hormonais, agentes enzimáticos (Iruskol, Himopsin), aplicação de aplicador de Dimexide. Em nós aplique calor seco.
Medicamentos
Medicamentos eficazes no tratamento da periarterite nodosa:
- Glicocorticóides: Prednisolona 1 mg/kg duas vezes ao dia por via oral por 2 meses, com redução adicional da dose para 5-10 mg/dia pela manhã (dia após dia) até o desaparecimento dos sintomas clínicos. Possíveis efeitos colaterais: exacerbação ou desenvolvimento de úlceras estomacais e duodenais, imunidade enfraquecida, edema, osteoporose, secreção prejudicada de hormônios sexuais, catarata, glaucoma.
- Imunossupressores (se os glicocorticóides forem ineficazes), citostáticos (Azatioprina no estágio ativo da patologia, 2-4 mg / kg por dia durante um mês, com uma transição adicional para uma dosagem de manutenção de 50-100 mg / dia por um ano e meio a dois anos), ciclofosfamida por via oral 1-2 mg / kg por dia durante 2 semanas com uma diminuição gradual da dosagem. Com um aumento intensivo do processo patológico, são prescritos 4 mg / kg por dia por três dias, depois 2 mg / kg por dia por uma semana, com uma diminuição gradual da dosagem ao longo de três meses. A duração total da terapia é de pelo menos um ano. Possíveis efeitos colaterais: opressão do sistema hematopoiético, redução da resistência a infecções.
- Pulsoterapia na forma de Metilprednisolona 1000 mg ou Dexametasona 2 mg/kg por dia por via intravenosa durante três dias. Ao mesmo tempo, no primeiro dia, a ciclofosfamida é administrada na dosagem de 10-15 mg/kg por dia.
Um regime de tratamento combinado com o uso de glicocorticóides e citostáticos é justificado:
- tratamento eferente na forma de plasmaférese, linfocitoferese, imunossorção;
- terapia anticoagulante (Heparina 5 mil unidades 4 vezes ao dia, Enoxiparina 20 mg ao dia por via subcutânea, Nadroparina 0,3 mg ao dia por via subcutânea;
- terapia antiplaquetária (Pentoxifilina 200-600 mg por dia por via oral, ou 200-300 mg por dia por via intravenosa; Dipiridamol 150-200 mg por dia; Reopoliglicucina 400 mg por via intravenosa, em dias alternados, na quantidade de 10 infusões; Clopidogrel 75 mg por dia );
- anti-inflamatórios não esteróides, inibidores não seletivos de COX (Diclofenaco 50-150 mg por dia, Ibuprofeno 800-1200 mg por dia);
- inibidores seletivos da COX-2 (Meloxicam ou Movalis 7,5-15 mg por dia com as refeições, Nimesulida ou Nimesil 100 mg duas vezes ao dia, Celecoxib ou Celebrex 200 mg por dia);
- agentes de aminocolina (Hidroxicloroquina 0,2 g por dia);
- angioprotetores (Pamidin 0,25-0,75 mg três vezes ao dia, nicotinato de xantinol 0,15 g três vezes ao dia, durante um mês);
- preparações enzimáticas (Wobenzym 5 comprimidos três vezes ao dia por 21 dias, depois - 3 comprimidos três vezes ao dia por um longo tempo);
- drogas antivirais e antibacterianas;
- medicamentos sintomáticos (medicamentos para normalizar a pressão arterial, normalizar a atividade cardíaca, etc.);
- vasodilatadores e bloqueadores dos canais de cálcio (por exemplo, Corinfar).
A terapia com ciclofosfamida é realizada apenas se houver fortes indicações e se os agentes glicocorticosteróides forem ineficazes. Possíveis efeitos colaterais de tomar a droga: efeitos mielotóxicos e hepatotóxicos, anemia, cistite hemorrágica estéril, náuseas e vômitos graves, infecção secundária.
A terapia com imunossupressores deve ser acompanhada de monitoramento mensal dos parâmetros sanguíneos (hemograma geral, nível de plaquetas, atividade das transaminases hepáticas séricas, fosfatase alcalina e bilirrubina).
Os glicocorticosteróides sistêmicos são tomados (administrados) principalmente pela manhã, com uma diminuição gradual obrigatória na dosagem e um aumento no intervalo de administração (introdução).
Tratamento de fisioterapia
A fisioterapia para periarterite nodular é contra-indicada.
Tratamento de ervas
Apesar de a periarterite nodosa ser uma patologia bastante rara, ainda existem tratamentos alternativos para esta doença. No entanto, a possibilidade de tratamento fitoterápico deve ser previamente acordada com o médico assistente, pois é necessário levar em consideração a gravidade da doença e a probabilidade de efeitos colaterais indesejados.
Nos estágios iniciais da periarterite nodosa, o uso de preparações à base de plantas pode ser justificado.
- Passe por um moedor de carne três limões médios, 5 colheres de sopa. Eu. Cravo, misturado com 500 ml de mel e despeje 0,5 litros de vodka. Tudo é bem misturado, despejado em uma jarra, fechado com tampa e enviado à geladeira por 14 dias. Em seguida, a tintura é filtrada e começa a tomar 1 colher de sopa. Eu. Três vezes ao dia, meia hora antes das refeições.
- Uma mistura equivalente vegetal é preparada a partir de rizomas de tansy, immortelle e elecampane. Tome 1 colher de sopa. Eu. Mistura, despeje um copo de água fervente, insista por meia hora. Tome 50 ml de infusão três vezes ao dia antes das refeições.
- Uma mistura equivalente é preparada a partir de flores de violeta secas, folhas de corda e mirtilos secos. Despeje 2 colheres de sopa. Eu. Mistura de 0,5 litros de água fervente, insista até esfriar. Tomar 50 ml 4 vezes ao dia, entre as refeições.
- Misture 1 colher de sopa. Eu. Immortelle, absinto e elecampane, despeje 1 litro. água fervente, insista por duas horas. Em seguida, a infusão é filtrada e tomada três vezes ao dia, 100 ml.
Uma maneira simples e eficaz de fortalecer as paredes vasculares com periarterite nodosa é o uso regular de chá verde. Você deve beber 3 xícaras da bebida todos os dias. Além disso, você pode tomar tinturas alcoólicas de isca ou ginseng, o que o ajudará a se livrar de manifestações indesejadas da doença o mais rápido possível. Essas tinturas podem ser compradas em qualquer farmácia.
Cirurgia
O tratamento cirúrgico não é o principal para a periarterite nodosa. A operação pode ser indicada apenas em uma condição estenosante crítica, clinicamente causada por isquemia regional, ou em caso de oclusão dos principais troncos arteriais (arterite de Takayasu). Outras indicações para cuidados cirúrgicos são:
- tromboangeíte obliterante;
- gangrena periférica e outras alterações irreversíveis nos tecidos;
- estenose subfaríngea na granulomatose de Wegener (expansão mecânica da traqueia em combinação com uso local de glicocorticosteróides).
A cirurgia de emergência é prescrita para complicações abdominais: perfurações intestinais, peritonite, infarto intestinal, etc.
Prevenção
Não há um conceito claro de prevenção da periarterite nodosa, uma vez que as verdadeiras causas da doença não são completamente conhecidas. Você deve definitivamente evitar a exposição a fatores que podem provocar o desenvolvimento de patologia: evitar hipotermia, sobrecarga física e psicoemocional, levar um estilo de vida saudável, comer direito, proteger-se de infecções bacterianas e virais.
Quando os primeiros sinais suspeitos da doença aparecem, você precisa visitar um médico o mais rápido possível: nesse caso, as chances de diagnosticar e tratar a periarterite nodosa no estágio inicial de seu desenvolvimento aumentam.
A prevenção de exacerbações da doença em pacientes com remissão da periarterite nodosa é reduzida à observação regular do dispensário, manutenção sistemática e tratamento de fortalecimento, eliminação de alérgenos, prevenção de automedicação e medicação não controlada. Pacientes com vasculite ou periarterite nodosa não devem receber soros ou ser vacinados.
Previsão
Na ausência de tratamento da periarterite nodular, a morte ocorre dentro de cinco anos em 95 pacientes em cada cem. Ao mesmo tempo, a grande maioria dos casos de morte de pacientes ocorre nos primeiros 90 dias da doença. Isso pode acontecer se a patologia for diagnosticada incorretamente ou prematuramente.
As principais causas de morte na periarterite nodosa são a inflamação vascular extensa, a adição de patologias infecciosas, ataque cardíaco e acidente vascular cerebral.[12]
O uso oportuno de medicamentos glicocorticóides aumenta a taxa de sobrevida em cinco anos em mais da metade. Um efeito ainda mais ideal pode ser alcançado por uma combinação de glicocorticosteróides com citostáticos. Se for possível alcançar o desaparecimento completo dos sintomas da doença, a probabilidade de sua exacerbação é estimada em cerca de 56-58%. Danos às estruturas espinhais e ao cérebro são considerados um fator desfavorável para o prognóstico.[13]
A periarterite nodosa geneticamente determinada na infância é completamente curada a cada segundo caso. Em 30% das crianças, a doença tem um desaparecimento persistente dos sintomas no contexto de suporte médico constante. A mortalidade em idade precoce é de 4%: a morte é devido a danos nas estruturas cerebrais, nervos cranianos.[14]
Mesmo com evolução favorável, a periarterite nodosa requer acompanhamento reumatológico regular. [15]Para evitar recaídas, o paciente deve tomar cuidado com doenças infecciosas, mudanças bruscas de temperatura, quaisquer opções de autotratamento. Em alguns casos, as recaídas podem ser provocadas por gravidez ou aborto.

