
Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Sialadenite: causas, sintomas, tratamento
Médico especialista do artigo
Última revisão: 04.07.2025
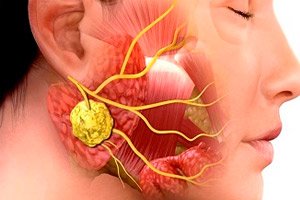
Patologias inflamatórias em odontologia cirúrgica são muito comuns. Mesmo o uso de antibióticos não reduz a incidência de inflamações maxilofaciais e suas complicações. Essa situação se deve a consultas médicas tardias, automedicação frequente dos pacientes, etc. Uma das doenças infecciosas e inflamatórias típicas desse tipo é a sialadenite, ou sialoadenite – inflamação da glândula salivar, frequentemente provocada por vírus ou bactérias. A patologia é acompanhada por uma série de sinais clínicos característicos, e o diagnóstico é estabelecido com base nos resultados de exames bacteriológicos e citológicos, bem como em diagnósticos instrumentais.
Epidemiologia
A prevalência exata da sialadenite submandibular não é clara. A sialadenite submandibular é responsável por cerca de 10% de todos os casos de sialadenite. É responsável por 0,001 a 0,002% de todas as hospitalizações. Não há diferenças de idade ou sexo.[ 1 ]
A sialadenite bacteriana e viral afeta principalmente pessoas idosas e senis.
A caxumba epidêmica afeta principalmente crianças, com menor frequência adultos (mulheres, com maior frequência). Atualmente, a caxumba epidêmica ocorre como uma doença esporádica, devido à vacinação precoce de crianças.
Uma forma purulenta de sialadenite é frequentemente registrada, o que se deve à procura tardia de ajuda médica pelos pacientes.
Causas sialadenite
O desenvolvimento da sialadenite é causado por lesões virais ou microbianas das glândulas salivares. O processo inflamatório microbiano pode ser provocado por bactérias presentes na cavidade oral ou liberadas de vários focos infecciosos no corpo. As fontes de infecção são frequentemente fleuma adjacente, doenças respiratórias agudas (amigdalite, pneumonia, bronquite), patologias maxilofaciais e dentárias.
A doença pode surgir em decorrência de lesões e cirurgias na região maxilofacial, entrada de corpos estranhos no canal salivar (espinhas de peixe, partículas de alimentos, pelos, etc.) e formação de cálculos no canal.
A sialadenite viral é mais frequentemente causada por citomegalovírus, vírus influenza, adenovírus, paramixovírus, vírus Coxsackie, vírus herpes simplex, etc. Sialadenite fúngica, sifilítica e tuberculosa também ocorrem.
A disseminação da infecção pode ocorrer através da abertura do canal, através do sangue ou do fluido linfático.
Fatores de risco
Os fatores de risco para o desenvolvimento de sialadenite incluem:
- sistema imunológico enfraquecido, doenças recentes;
- congestão nos ductos salivares;
- distúrbios salivares causados por patologias infecciosas e inflamatórias;
- operações cirúrgicas;
- tuberculose; [ 2 ]
- sífilis;
- lesões maxilofaciais.
O grupo de risco inclui idosos, pessoas com distúrbios alimentares, boca seca patológica, bem como aqueles em radioterapia, ou que utilizam regularmente antibioticoterapia sem boas indicações, condições pós-operatórias, [ 3 ] intubação e uso de anticolinérgicos. [ 4 ]
Fatores predisponentes adicionais (indiretos) podem incluir:
- má higiene bucal;
- estilo de vida pouco saudável, presença de uma série de maus hábitos;
- ignorando visitas a médicos, automedicação.
Patogênese
As glândulas salivares são divididas em glândulas grandes pareadas e pequenas ímpares. As glândulas grandes incluem a parótida, a submandibular e a sublingual. As glândulas pequenas incluem as labiais, bucais, linguais, palatinas e as glândulas do assoalho oral. Cada uma dessas glândulas possui parênquima, interstício e um sistema de ductos.
O agente causador da parotidite epidêmica, uma das variantes da sialadenite aguda, é um vírus filtrável. Uma pessoa se infecta por transmissão direta de uma pessoa doente; a via de transmissão é aérea (mas a infecção por meio de objetos usados pela pessoa doente não está excluída).
A sialadenite bacteriana pode se desenvolver em qualquer patologia grave. A infecção se espalha pela via estomatogênica, bem como pelo sangue e fluido linfático. A microflora geralmente é de um tipo misto: estreptocócica, pneumocócica, estafilocócica, etc., que entra pelo ducto glandular excretor.
Em pacientes com divergência linfogênica de infecção, a rede linfoide da glândula parótida é frequentemente afetada: esse processo é consequência de inflamação nasofaríngea ou mandibular, patologias dos dentes ou da língua.
A etiologia e a patogênese da sialadenite crônica são obscuras e pouco compreendidas. Os médicos presumem que o desenvolvimento da doença esteja associado a patologias gerais do corpo – em particular, hipertensão, aterosclerose, espondilose deformante e doenças do trato digestivo.
Sintomas sialadenite
A sialadenite aguda pode progredir com intensidade variável. Em casos leves, o quadro clínico é leve, sem aumento da temperatura corporal e sem dor nas glândulas parótidas, que incham apenas ligeiramente. Em casos moderados, há mal-estar geral, dor de cabeça e músculos, calafrios, boca seca, mucosas, dor e inchaço da glândula parótida. A salivação diminui ligeiramente. Os sintomas duram cerca de 4 dias, após os quais ocorre alívio gradual. Em casos graves de sialadenite aguda, a glândula parótida aumenta significativamente de tamanho, e as glândulas submandibulares e sublinguais podem estar envolvidas no processo. A salivação aumenta, a temperatura atinge valores elevados (até 40 °C) e podem ocorrer complicações purulento-necróticas. Em circunstâncias favoráveis, a temperatura começa a diminuir após cerca de uma semana e os sinais de uma reação inflamatória diminuem gradualmente. No entanto, o risco de formação de abscessos permanece, assim como o risco de desenvolver meningite, encefalite, paralisia dos nervos cranianos e espinhais, etc.
A sialadenite viral das glândulas parótidas manifesta-se como dor ao abrir a boca e ao tentar virar a cabeça para o lado. Observa-se edema da região bucal, mandibular, submandibular e da parte superior do pescoço. A palpação revela uma compactação dolorosa de superfície lisa, que não se estende além dos limites da glândula parótida. A disseminação da patologia para os tecidos circundantes ocorre com o desenvolvimento de um processo purulento.
Quando a glândula submandibular é afetada, os pacientes queixam-se de dor ao engolir. O inchaço se estende à região sublingual e submandibular, ao queixo e à parte superior do pescoço. Quando as glândulas sublinguais são afetadas, a dor surge ao mover a língua e as pregas sublinguais aumentam. O envolvimento das glândulas salivares menores ocorre em múltiplas patologias.
Os primeiros sinais de sialadenite crônica podem passar despercebidos e ser detectados por acaso. Os pacientes notam desconforto na glândula parótida (ou em duas glândulas) e, com menos frequência, dor occipital. Visualmente, observa-se um inchaço suave na área afetada, sem dor evidente. Não há alterações na pele, a cavidade oral abre-se sem dor, as mucosas estão isentas de patologias e a salivação não é prejudicada (pode diminuir durante uma recidiva). Em um estágio avançado da sialadenite crônica, os pacientes apresentam fraqueza geral, fadiga, perda auditiva e, às vezes, ressecamento das membranas mucosas da cavidade oral. O inchaço na área das glândulas afetadas é constante e indolor.
A sialadenite intersticial é caracterizada por exacerbações sazonais (na estação fria), durante as quais se formam selos dolorosos e a temperatura corporal aumenta.
Sialadenite em crianças
A sialadenite pode se desenvolver na infância, mesmo em recém-nascidos. No entanto, a etiologia da doença em bebês ainda não foi determinada. Sabe-se que a inflamação da glândula mamária na mãe contribui para o desenvolvimento da doença. A sialadenite em recém-nascidos é diferenciada da osteomielite do processo condilar da mandíbula, indicando o desenvolvimento de septicopemia.
Em geral, as principais causas de sialadenite em crianças são consideradas parotidite epidêmica e citomegalovírus. Além disso, é importante estar ciente da possibilidade de desenvolvimento de falsa parotidite de Herzenberg, que não se refere à sialadenite e é uma inflamação dos linfonodos localizados próximos à glândula salivar parótida. O quadro clínico das doenças é muito semelhante.
A etiologia tuberculosa e sifilítica da doença não é típica em crianças. O quadro clínico é caracterizado por intoxicação mais grave do que em adultos, bem como por uma maior porcentagem de desenvolvimento de derretimento tecidual purulento ou purulento-necrótico.
Estágios
A sialadenite se desenvolve em três estágios correspondentes: inicial, clinicamente expressa e tardia.
O estágio inicial não é acompanhado por sintomas clínicos pronunciados. No entanto, o inchaço aumenta, a congestão linfática é observada na área afetada, o tecido conjuntivo se solta e os vasos sanguíneos se dilatam. Os segmentos glandulares terminais são preservados, mas mucina e mucopolissacarídeos, marcadores inflamatórios, acumulam-se neles. Os ductos interlobares tornam-se mais largos e as fibras de colágeno mais densas.
A segunda etapa é caracterizada pelo seguinte quadro:
- ocorre atrofia dos segmentos glandulares terminais;
- os infiltrados são formados com base em estruturas plasmáticas, linfócitos e histiócitos na base do tecido conjuntivo;
- as bocas são circundadas por tecido fibroso;
- dentro dos canais, há acúmulo de epitélio descamado e linfócitos.
O terceiro estágio é acompanhado por atrofia quase completa do parênquima glandular, sua substituição por tecido conjuntivo, proliferação da rede de irrigação sanguínea, expansão dos ductos intralobares (ou estreitamento causado pela compressão por tecido conjuntivo e estruturas fibrosas).
Formulários
A classificação da doença é bastante extensa. Assim, de acordo com o curso da reação inflamatória, distinguem-se sialadenite aguda e crônica.
A sialadenite aguda da glândula parótida ocorre como uma parotidite epidêmica, ou a conhecida "caxumba". Em geral, as glândulas parótidas são as mais afetadas, e as glândulas salivares submandibulares e sublinguais, com menos frequência. O processo agudo é mais fácil de tratar do que o crônico.
Dependendo da condição do parênquima, distinguem-se os seguintes tipos de doenças crônicas:
- sialadenite parenquimatosa crônica - acompanhada de danos apenas ao estroma glandular (como em pacientes com caxumba);
- sialadenite intersticial crônica – além do estroma, é acompanhada por danos ao parênquima glandular (como em pacientes com sialadenite por citomegalovírus).
- A sialadenite esclerosante crônica (tumor de Küttner) é uma doença esclerosante associada à IgG4 e apresenta características histopatológicas distintas, como infiltrado linfoplasmocitário denso, esclerose e flebite obliterativa.[ 5 ]
A sialadenite intersticial também é chamada de sialadenite produtiva crônica, caxumba esclerosante crônica, tumor inflamatório de Kuttner, sialadenite atrófica crônica, sialadenite fibroprodutiva, sialopatia sintomática e sialose hormonal. A etiologia da doença é pouco compreendida.
A sialadenite gripal se desenvolve durante epidemias de gripe, observadas principalmente no inverno. Os pacientes apresentam sinais de sialadenite aguda em uma ou mais glândulas salivares. A glândula parótida é a mais frequentemente afetada, e a inflamação aumenta rapidamente e se espalha para a glândula parótida.
Dependendo da localização da lesão, é feita uma distinção entre:
- caxumba sialadenite das glândulas parótidas;
- submaxilite - lesão da glândula submandibular;
- sialadenite sublingual da glândula sublingual.
De acordo com as características inflamatórias, a sialadenite da glândula salivar pode ser:
- seroso;
- hemorrágico;
- purulento;
- tecido conjuntivo;
- granulomatoso;
- fibroplástico;
- destrutivo;
- indeformado;
- cirrótico.
Dependendo da etiologia, distinguem-se:
- processo inflamatório traumático;
- tóxico;
- autoimune;
- alérgico;
- obstrutiva (com bloqueio ou contração cicatricial).
A sialadenite calculosa é um tipo de patologia obstrutiva causada pelo bloqueio do ducto por um cálculo da glândula salivar.
Se a doença inflamatória progride, desenvolve-se sialadenite purulento-necrótica ou gangrenosa. Nesse caso, observa-se um quadro de flegmão intenso com edema pronunciado, infiltração, hiperemia, flutuação, etc.
A sialadenite ductal (ou sialodoquite) é uma consequência de defeitos congênitos das glândulas salivares (estenoses e ectasias) em combinação com imunidade fraca e hipossalivação, estagnação da saliva dentro dos ductos.
Complicações e consequências
A sialadenite aguda pode ser complicada por danos aos nervos oculomotor, óptico, abducente, facial e vestibulococlear, bem como mastite, pancreatite e nefrite. A orquite frequentemente se desenvolve em meninos e homens.
Se a sialadenite aguda ocorrer no contexto de patologias gerais, ela pode ser complicada pela divergência do processo patológico para o espaço perifaríngeo, para os tecidos que circundam a artéria carótida e a veia jugular interna. Em alguns pacientes, o conteúdo purulento penetra no conduto auditivo externo. Raramente, observa-se dano às paredes de grandes vasos, o que acarreta sangramento. Trombose venosa e bloqueio dos seios meníngeos também são possíveis.
Uma complicação tardia da sialadenite purulenta avançada é a formação de fístulas e hiperidrose parotídea.
Se a sialadenite bacteriana não for tratada, pode ocorrer inchaço intenso do tecido do pescoço, o que pode levar à obstrução respiratória, septicemia, osteomielite craniana e neurite do trigêmeo.
Diagnósticos sialadenite
Os métodos gerais de diagnóstico clínico incluem questionar o paciente, examiná-lo e palpá-lo. Além disso, são prescritos exames laboratoriais de sangue e urina. Se estivermos falando de uma criança, é necessário verificar com os pais se ela já teve caxumba ou se teve contato com pessoas doentes.
Se houver suspeita de sialadenite crônica, são especificados a frequência anual de recidivas e o tamanho da glândula em diferentes períodos do processo inflamatório. Deve-se atentar para a condição da pele sobre a área afetada, o volume e a natureza do fluido salivar e a condição dos ductos salivares excretores.
É obrigatório o seguinte:
- avaliação da função secretora;
- citologia, microbiologia, imunologia das secreções salivares;
- sialografia de contraste;
- tomografia computadorizada;
- radiosialografia;
- ultrassom;
- biópsia por punção.
Muitos pacientes pediátricos são indicados para eletroencefalografia, necessária para avaliar distúrbios da bioatividade cerebral.
O diagnóstico instrumental obrigatório inclui a sialometria, que envolve o uso de um cateter de polietileno, que após bougienage preliminar é inserido no ducto salivar. A manipulação é realizada com o estômago vazio e o procedimento em si dura cerca de 20 minutos. Ele fornece informações sobre o volume de produção salivar e as características físicas da secreção. [ 6 ]
A sialografia contrastada é realizada na fase de remissão da doença, pois pode provocar recidiva. Soluções de radiocontraste são introduzidas na glândula salivar por meio de uma seringa e um cateter de polietileno.
Os diagnósticos instrumentais especiais são representados pelos seguintes procedimentos:
- citologia de esfregaços de secreção salivar;
- Eletroradiografia com contraste;
- método de escaneamento de glândulas salivares;
- punção com biópsia e posterior histologia.
A ultrassonografia é mais frequentemente realizada na forma de sialossonografia – um estudo que permite examinar o quadro completo da estrutura glandular. O médico consegue detectar distúrbios do tecido esclerótico, bloqueios, processos tumorais e cálculos, além de determinar seu número e tamanho.
Na sialadenite bacteriana, alterações inespecíficas são detectadas durante a ultrassonografia. Em um estágio inicial de desenvolvimento, observa-se aumento da ecogenicidade e expansão do ducto, e a presença de focos anecoicos indica possível formação de abscesso. [ 7 ]
A ressonância magnética e a tomografia computadorizada permitem excluir a presença de cálculos nos ductos e esclarecer a profundidade do processo patológico.
Os exames laboratoriais incluem exames gerais de sangue e urina, bem como fluido salivar. O sangue pode apresentar níveis elevados de leucócitos, um dos sinais de um processo inflamatório. Em um exame bioquímico de sangue, os níveis de açúcar são importantes, e em um exame de urina, a composição de sais. Leucócitos, pus e flora bacteriana podem frequentemente ser detectados na secreção salivar. Também é necessário examinar as características físico-químicas da secreção.
Diagnóstico diferencial
Em primeiro lugar, é importante determinar a causa raiz da condição patológica, para descobrir se a doença é de natureza aterogênica, infecciosa, neoplásica, autoimune ou metabólica. Patologias reumatológicas e autoimunes devem ser excluídas.
A sialadenite intersticial é diferenciada da sialadenite parenquimatosa crônica, sialodocolite, processos tumorais e parotidite epidêmica. Para o diagnóstico, utiliza-se a avaliação dos sintomas típicos, do quadro citológico e sialográfico, de acordo com a doença.
Em geral, a sialadenite deve ser diferenciada de cálculos salivares, cistos de glândulas salivares e processos tumorais. O diagnóstico baseia-se em sintomas clínicos, dados de sialometria, exame citológico das secreções salivares, radiografia e sialografia, punção e biópsia excisional.
É importante que os pacientes entendam que sialadenite ou sialoadenite são dois conceitos equivalentes e completamente intercambiáveis.
Em alguns casos, as características clínicas da doença e os parâmetros laboratoriais podem exigir uma busca diagnóstica mais ampla: nessa situação, uma biópsia de glândula salivar é recomendada para estabelecer um diagnóstico preciso.
Quem contactar?
Tratamento sialadenite
Um paciente com sialadenite aguda recebe tratamento que visa inibir a reação inflamatória e normalizar a salivação. Repouso no leito é prescrito enquanto a febre persistir. Compressas quentes e curativos com pomadas são aplicados nas áreas compactadas, conforme indicado, e procedimentos fisioterapêuticos são realizados (fototerapia, terapia de calor - lâmpada Sollux, UHF, irradiação UV). Cuidados bucais de alta qualidade são oferecidos, com bochechos e irrigações.
Na sialadenite viral, a irrigação com interferon 5 vezes ao dia (em caso de prática precoce, no 1º ou 2º dia) tem um bom efeito. Se a função salivar diminuir, administra-se 0,5 ml de soluções antibióticas de 50.000 a 100.000 ED de penicilina e estreptomicina com 1 ml de novocaína a 0,5%. Além disso, realiza-se um bloqueio com novocaína e penicilina ou estreptomicina. Se a inflamação purulenta progredir e forem detectados focos de derretimento tecidual, a cirurgia é prescrita.
A pilocarpina para sialadenite é administrada por via oral, até quatro vezes ao dia, 6 gotas de uma solução a 1%. Este tratamento é indicado para inflamações serosas. Um bom efeito é observado com a aplicação de compressas com dimetilsulfóxido, dimexide, que proporcionam efeito analgésico, anti-inflamatório, antiedematoso e bactericida. A compressa é colocada na área inflamada por cerca de meia hora por dia. O tratamento consiste em dez sessões ou até que o alívio ocorra.
Em caso de sialadenite gangrenosa e curso grave da doença, é prescrito tratamento cirúrgico, que consiste na abertura da cápsula glandular: a intervenção na glândula parótida é realizada pela técnica de Kovtunovich.
Na sialadenite crônica, o tratamento visa principalmente aumentar a imunidade, otimizar a função salivar, prevenir recidivas, melhorar o trofismo tecidual, eliminar a congestão e inibir processos escleróticos e degenerativos.
Os seguintes medicamentos estão incluídos na terapia complexa:
- nucleinato de sódio 0,2 g três vezes ao dia durante duas semanas (para sialadenite crônica, esses cursos devem ser realizados até três vezes ao ano);
- iodeto de potássio 10%, 1 colher de sopa, três vezes ao dia, durante 8 a 12 semanas (a sensibilidade do corpo do paciente ao iodo deve ser levada em consideração).
Durante o tratamento com nucleinato de sódio, podem ocorrer efeitos colaterais leves, como dor epigástrica e dispepsia. Tais fenômenos desaparecem completamente após a conclusão da administração do medicamento.
O iodeto de potássio é contraindicado em caso de hipersensibilidade ao iodo, gravidez, piodermite.
O bloqueio com novocaína é realizado a cada 3 dias, em um ciclo de 10 bloqueios. São administradas injeções intramusculares de Pyrogenal (ciclo de 25 injeções, a cada três dias) e injeções subcutâneas de Galantamina a 0,5% (ciclo de 30 injeções de 1 ml).
Pacientes com estenose do ducto recebem prescrição de preparações enzimáticas proteolíticas (quimotripsina, tripsina), bem como injeção de ribonuclease a 10 mg por via intramuscular em combinação com eletroforese de desoxirribonuclease (até 10 procedimentos por 20 minutos).
A galvanização para sialadenite crônica é indicada na forma de procedimentos diários por 4 semanas, em combinação com radioterapia.
O tratamento cirúrgico é realizado com pouca frequência, apenas em caso de ausência de efeito da terapia medicamentosa, bem como em caso de recidivas regulares da doença inflamatória (mais de dez vezes por ano), acompanhadas de processo purulento, distúrbios funcionais pronunciados, estenoses e atresia. Conforme as indicações, utilizam-se os métodos de bougienage por fluxo, cirurgia plástica total da boca, ressecção glandular com preservação de ramos do nervo facial e bloqueio do canal parotídeo.
Antibióticos
A antibioticoterapia é apropriada para sialadenite bacteriana e depende da gravidade do processo infeccioso. [ 8 ]
Os medicamentos de escolha são frequentemente antibióticos penicilina protegidos e cefalosporinas que inibem a atividade das β-lactamases:
Amoxiclav |
O medicamento amoxicilina e ácido clavulânico é prescrito para adultos por via oral na dose diária de 1500 mg (dividida em duas doses). Os efeitos colaterais, como náusea ou diarreia, são leves e passam rapidamente. Para prevenir essas reações, recomenda-se que o medicamento seja tomado com alimentos. |
Sulbactomax |
Uma preparação de sulbactam e ceftriaxona para injeções intramusculares. A dosagem diária é de 1-2 g, administrada a cada 24 horas. A duração da terapia é determinada pelo médico. Os possíveis efeitos colaterais são mais comuns em uso prolongado. Isso inclui candidíase, micose, infecções fúngicas secundárias, enterocolite e dispepsia. |
Piperacilina-Tazobactam |
Medicamento antibacteriano combinado administrado aos pacientes em infusões intravenosas a cada 8 horas, na dose de 4,5 g. A dose diária pode ser alterada pelo médico dependendo da gravidade da infecção. Possíveis efeitos colaterais: diarreia, náusea, vômito e erupções cutâneas. |
Se forem detectados microrganismos gram-negativos, são prescritos medicamentos à base de fluoroquinolonas. Em casos complexos, utiliza-se terapia combinada, como, por exemplo, Carbapenem, Metronidazol e Vancomicina.
Tratamento de fisioterapia
No estágio inicial do processo inflamatório com temperatura corporal elevada, a fisioterapia não é utilizada. Recomenda-se que o paciente beba águas minerais alcalinas (como Borjomi) durante o tratamento medicamentoso. A partir de 3 a 4 dias, é possível utilizar terapia UHF em dose não térmica e eletroforese de anti-inflamatórios.
Além disso, para tratar a sialadenite aguda, o médico pode prescrever:
- A irradiação ultravioleta da área afetada começa com duas biodoses, aumentando-se em 1 biodose, totalizando 6 biodoses. Os procedimentos são realizados a cada dois dias.
- A flutuação da zona infiltrada é realizada em sessões de 8 a 10 minutos. O curso da terapia inclui 10 sessões.
- Após a eliminação dos sinais de inflamação aguda, para acelerar a reabsorção do infiltrado, utiliza-se:
- Irradiação infravermelha em sessões de 20 minutos, em um curso de 10-12 sessões.
- Terapia de ultrassom com intensidade de 0,05-0,2 W/cm², duração de até 5 minutos, curso de 10 sessões.
- Eletroforese de iodeto de potássio a 3%, com duração de 20 minutos, em um curso de 10 a 12 sessões.
Para aliviar a dor, recomenda-se fazer uma sessão de laserterapia com duração de 2 a 3 minutos, em um período de 8 a 10 sessões.
Massagem das glândulas salivares para sialadenite
A massagem intraoral (intrabucal) melhora o fluxo sanguíneo e linfático, estimula pontos bioativos e melhora a função das glândulas salivares. O procedimento é realizado em várias etapas, incluindo aquecimento geral dos tecidos moles, trabalho com as glândulas salivares e músculos e impacto nos pontos de saída dos nervos cranianos.
São utilizados movimentos de massagem como carícias, pressão pontual e amassamento mioextensivo. O procedimento é realizado com as mãos limpas; luvas cirúrgicas estéreis podem ser utilizadas.
As glândulas salivares são massageadas com movimentos suaves, começando pela periferia até a área dos ductos excretores.
Após a sessão, o paciente deve enxaguar a boca com uma solução antisséptica.
A massagem é realizada não apenas para melhorar o trofismo nos tecidos glandulares, mas também para avaliar a quantidade de saliva, sua cor, consistência e características de sabor.
Tratamento à base de ervas
Os métodos tradicionais de tratamento só podem ser usados em um estágio inicial do desenvolvimento da sialadenite ou apenas para a prevenção da doença. Para aliviar os sintomas, os médicos recomendam beber bastante líquido durante o tratamento medicamentoso, incluindo infusões e decocções de ervas com atividade anti-inflamatória.
- O chá de hortelã estimula a secreção de saliva, alivia a dor, refresca e elimina o gosto desagradável da boca.
- A infusão de camomila tem efeitos anti-inflamatórios e descongestionantes.
- O chá de folhas de framboesa acelera a cicatrização de feridas e tem efeito anti-inflamatório.
Para bochechos diários, você pode usar infusões das seguintes misturas de ervas:
- folhas de framboesa, flores imortelas, cavalinha;
- folhas de hortelã-pimenta, brotos de bananeira, flores de sabugueiro;
- flores de camomila, eucalipto e folhas de sálvia.
Bochechar com água de pinho produz um bom efeito. Para preparar o remédio, ferva 0,5 litro de água, adicione 2 colheres de sopa (com uma lâmina) de agulhas de pinheiro (abeto ou pinheiro), tampe, deixe esfriar completamente e filtre. Use para bochechos de 2 a 3 vezes ao dia ou após cada refeição.
Você não deve se automedicar se a doença se manifestar com dor intensa, formação de cálculos ou supuração.
Tratamento cirúrgico
Em alguns casos, a medicação por si só não será suficiente para eliminar a sialadenite. Nessas situações, pode ser necessária intervenção cirúrgica.
Em caso de obstrução do ducto excretor da glândula salivar, é necessária intervenção cirúrgica. Sob anestesia local, o médico remove a causa do bloqueio e realiza tratamento antisséptico. No pós-operatório, é prescrita terapia antibacteriana e sintomática e, se necessário, é realizada bougienage adicional do ducto excretor com sua subsequente lavagem.
A sialadenite crônica é caracterizada por recorrência frequente, que, com o tempo, pode levar à esclerose completa ou parcial do tecido glandular e à formação de estruturas de tecido conjuntivo. Se isso ocorrer, a glândula afetada é removida.
Em caso de sialadenite, é preferível realizar procedimentos endoscópicos minimamente invasivos. Hoje em dia, os cirurgiões dispõem de endoscópios elásticos especiais, com os quais conseguem penetrar nos menores canais glandulares. Durante a endoscopia, o médico pode examinar completamente o ducto, coletar material biológico para exame, fragmentar e remover a causa da obstrução.
No caso de sialolitíase, é necessária a remoção do cálculo da glândula salivar por meio de sialendoscopia intervencionista ou remoção cirúrgica direta. [ 9 ], [ 10 ]
Vários tipos de tratamentos minimamente invasivos foram propostos para o tratamento de cálculos nas glândulas salivares, incluindo sialendoscopia intervencionista (iSGE), litotripsia extracorpórea por ondas de choque (LECO) [ 11 ] e procedimentos cirúrgicos endoscópicos combinados. [ 12 ] A escolha do tratamento correto deve incluir critérios como a glândula afetada, o número e o tamanho dos cálculos, a localização e a relação com o ducto. O método menos prejudicial é sempre o método de tratamento preferido. [ 13 ]
Complicações pós-operatórias, como dor, cicatrizes e danos nos nervos, são comuns. Pacientes submetidos à cirurgia apresentaram distúrbios como xerostomia (até 31%), alterações do paladar (16,3%), hematomas (até 14%), danos no nervo facial (8%) e danos no nervo lingual (12%). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Prevenção
As medidas preventivas para prevenir o desenvolvimento da sialadenite não são específicas. A essência da prevenção é uma dieta completa, de alta qualidade e balanceada, um estilo de vida saudável e ativo e a erradicação de maus hábitos. O cumprimento dessas regras simples, mas importantes, reduz a probabilidade de muitas patologias.
A ocorrência de sialadenite pode estar diretamente relacionada a outras doenças da cavidade oral e dos órgãos otorrinolaringológicos. A violação da proporção da microflora na boca e a entrada de microrganismos patogênicos no fluxo sanguíneo ou linfático podem provocar o desenvolvimento de um processo inflamatório. Quase qualquer foco infeccioso e inflamatório crônico pode ser considerado uma predisposição à ocorrência de sialadenite. Além disso, quaisquer doenças infecciosas afetam negativamente a defesa imunológica do corpo como um todo. Portanto, para prevenir muitas doenças, é importante manter a imunidade de todas as maneiras possíveis, tratar prontamente todas as doenças (incluindo as crônicas), excluir a hipotermia e o estresse e, no período de inverno e primavera, tomar suplementos multivitamínicos recomendados pelo médico assistente.
Outras medidas preventivas obrigatórias:
- procedimentos regulares de higiene, limpeza de alta qualidade da cavidade oral e dos dentes;
- evitar o consumo de alimentos grosseiros que podem causar danos à mucosa bucal;
- parar de fumar;
- fortalecimento do sistema imunológico;
- a seleção correta de uma escova de dentes e produtos de cuidado bucal.
Se ocorrer algum problema, como boca seca, inchaço ou dor nas glândulas salivares, consulte um médico imediatamente. O atendimento médico oportuno ajudará a prevenir o desenvolvimento de inflamação e efeitos adversos.
Previsão
A sialadenite aguda se recupera na grande maioria dos pacientes. No entanto, casos fatais também foram descritos: isso pode ocorrer se um processo purulento-necrótico se desenvolver na glândula, bem como se a patologia se espalhar para o sistema nervoso.
O prognóstico para doenças crônicas é relativamente favorável. Nessa situação, utiliza-se o conceito de recuperação "condicional": ele é aplicado se o período de remissão do paciente durar mais de três anos.
Os pacientes são observados por vários anos e as exacerbações são prevenidas, que geralmente ocorrem de 1 a 2 vezes por ano, com mais frequência em climas frios. Como resultado da terapia corretamente prescrita, pode ocorrer remissão a longo prazo. Em alguns casos, observa-se a formação de um cálculo salivar no canal glandular.
Desde que o sistema imunológico esteja em estado normal, a higiene bucal seja observada, as patologias concomitantes sejam tratadas e os focos infecciosos existentes sejam eliminados, a sialadenite desaparece completamente em 14 dias.

