
Todo o conteúdo do iLive é medicamente revisado ou verificado pelos fatos para garantir o máximo de precisão factual possível.
Temos diretrizes rigorosas de fornecimento e vinculamos apenas sites de mídia respeitáveis, instituições de pesquisa acadêmica e, sempre que possível, estudos médicos revisados por pares. Observe que os números entre parênteses ([1], [2], etc.) são links clicáveis para esses estudos.
Se você achar que algum dos nossos conteúdos é impreciso, desatualizado ou questionável, selecione-o e pressione Ctrl + Enter.
Osteoblastoclastoma
Médico especialista do artigo
Última revisão: 04.07.2025
Os casos de doenças oncológicas estão aumentando constantemente no mundo. Entre as lesões do sistema esquelético, o osteoblastoclastoma (tumor de células gigantes, osteoclastoma) é o mais frequente – um processo tumoral benigno sujeito à malignidade, capaz de danificar uma variedade de ossos esqueléticos. [ 1 ] O quadro clínico primário da doença passa despercebido, mas com o tempo, o inchaço de uma área óssea separada atrai a atenção: o tumor aumenta gradualmente, sem dor. O tratamento da patologia é cirúrgico, envolvendo a remoção do osteoblastoclastoma dentro de tecidos saudáveis. Com tratamento oportuno, o resultado da doença é considerado encorajador. [ 2 ]
Epidemiologia
A primeira descrição detalhada deste tumor foi feita pelo cirurgião francês August Nelaton no século XIX. A formação de células gigantes foi incluída na categoria de osteodistrofias fibrosas. A patologia foi denominada por diferentes termos: tumor marrom, gigantoma, osteoclastoma, osteodistrofia fibrosa local, sarcoma de células gigantes. O nome osteoblastoclastoma foi introduzido na terminologia médica pelo Professor Rusakov.
Hoje, os especialistas não têm dúvidas sobre a origem tumoral do osteoblastoclastoma, considerado uma das neoplasias ósseas mais comuns. A doença ocorre em homens e mulheres com aproximadamente a mesma frequência. Há descrições de patologia familiar e hereditária.
O osteoblastoclastoma pode se desenvolver em praticamente qualquer idade. Há casos conhecidos de detecção do tumor tanto em bebês de um ano quanto em idosos de 70 anos. Segundo estatísticas, quase 60% dos pacientes com essa neoplasia são pessoas de 20 a 30 anos.
O osteoblastoclastoma pertence à categoria de tumores solitários, geralmente únicos. Raramente esses focos se desenvolvem em tecidos ósseos adjacentes. A lesão geralmente se espalha para ossos tubulares longos (quase 75% dos casos), sendo que ossos pequenos e planos são afetados com menor frequência.
Ossos tubulares longos são afetados principalmente na região da epimetafise (na infância, na região da metáfise). Não se observa crescimento tumoral nos tecidos da cartilagem articular e epifisária. Menos frequentemente, a patologia afeta a região da diáfise (menos de 1% dos casos).
O osteoblastoclastoma dos ossos faciais é responsável por mais de 20% de todos os tumores encontrados nessa localização.
Especialistas médicos distinguem entre osteoblastoclastoma maligno e benigno. A patologia maligna é rara na infância.
Causas osteoclastomas
Os médicos não conseguem apontar uma causa única e clara para o desenvolvimento do osteoblastoclastoma. Acredita-se que o aparecimento da patologia pode ser influenciado por:
- processos inflamatórios que afetam o osso e o periósteo;
- lesão traumática ou lesões repetidas na mesma área do osso;
- irradiações repetidas;
- interrupção da formação óssea durante o período pré-natal.
Em cerca de sete em cada dez casos, o osteoblastoclastoma afeta os ossos tubulares longos, mas pode se espalhar para tendões e tecidos moles próximos.
Se a patologia se desenvolve na região maxilofacial, a causa mais comum é uma lesão óssea ou um processo infeccioso – por exemplo, após extração dentária ou extirpação. Menos frequentemente, o aparecimento de uma neoplasia é registrado na região da fíbula e tíbia, costelas e coluna vertebral.
Mulheres frequentemente sofrem com a formação de um tumor tenossinovial de células gigantes de forma difusa nas mãos, dedos dos pés, fêmures e joelhos. Esse tumor se apresenta como uma formação densa entre os tecidos moles, localizada perto dos tendões. Gradualmente, o processo se espalha para o osso articular, danificando-o e destruindo-o.
Em geral, as causas do osteoblastoclastoma são consideradas as seguintes:
- alterações no equilíbrio hormonal;
- patologias endócrinas;
- exposição a riscos ocupacionais, maus hábitos;
- má nutrição;
- uso prolongado ou incorreto de certos medicamentos;
- lesões parasitárias;
- permanência prolongada em zonas radioativas.
A transformação do osteoblastoclastoma benigno em um tumor maligno é possível sob a influência de:
- lesões frequentes no segmento ósseo patologicamente alterado;
- fortes alterações hormonais (por exemplo, durante a gravidez);
- irradiação repetida.
Os fatores listados acima não levam necessariamente ao desenvolvimento de patologias, mas podem ter um impacto negativo em pessoas predispostas ao desenvolvimento de osteoblastoclastoma.
Fatores de risco
O osteoblastoclastoma se desenvolve mais frequentemente em pacientes com mais de 10 anos de idade. Em crianças menores de 5 anos, a patologia é muito rara.
O risco de desenvolver um tumor aumenta sob a influência dos seguintes fatores:
- Condições ambientais desfavoráveis, presença de riscos profissionais e domésticos, intoxicações, doenças infecciosas crônicas, infestações parasitárias.
- Histórico de patologias oncológicas, radioterapia anterior (especialmente vários ciclos), outras exposições à radiação (incluindo viver ou trabalhar em regiões radioativamente perigosas).
- Lesões frequentes, fraturas, contusões, rachaduras ósseas.
- Fatores genéticos, alterações genéticas ou mutações, diagnósticos de câncer em parentes próximos.
- Defeitos ósseos congênitos, distúrbios da estrutura esquelética.
Muitas vezes, o fator ambiental não é considerado o principal motivo, e em vão: os problemas ambientais têm impacto direto na qualidade do ar, dos alimentos e do regime hídrico da região, o que invariavelmente afeta a saúde. Os efeitos adversos da radiação ultravioleta são observados quando uma pessoa frequenta praias e piscinas abertas por muito tempo e regularmente, sofrendo queimaduras solares.
A influência de agentes cancerígenos e radiação também é encontrada em muitas indústrias perigosas que envolvem produtos químicos como níquel, amianto, ácido sulfúrico, arsênio, bem como processamento de metais e plásticos.
Patogênese
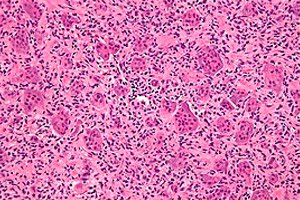
O tumor de células gigantes é uma lesão óssea histologicamente benigna complexa que raramente recorre, embora seja certamente uma fonte de metástases "benignas" e frequentemente se transforme em sarcoma após irradiação. Na ausência de uma origem histogenética clara, o tumor de células gigantes é denominado por sua aparência histológica específica.
A descrição morfológica típica é uma lesão benigna de células estromais mononucleares com abundantes células gigantes benignas semelhantes a osteoclastos. Estudos imuno-histoquímicos e moleculares de tecidos de osteoclastoma demonstram duas populações de células estromais: uma composta por células fusiformes em proliferação que representam marcadores de origem osteoblástica,[ 3 ],[ 4 ] enquanto a outra população consiste em células poligonais que se coram para antígenos de monócitos/macrófagos CD14+/CD68+.[ 5 ]
As principais características patogênicas do osteoblastoclastoma:
- O tumor inclui dois tipos de células: células gigantes multinucleadas e pequenas células mononucleares;
- os mais frequentemente afetados são o segmento distal do fêmur, o segmento proximal da tíbia, o segmento distal do rádio, bem como os ossos pélvicos e a escápula (menos frequentemente - a coluna vertebral);
- a lesão é predominantemente isolada e solitária;
- o tumor está localizado na epífise ou metáfise, que incha significativamente, deforma-se na forma de um grande tubérculo ou hemisfério;
- o processo patológico atinge a cartilagem articular e é interrompido;
- a neoplasia cresce em todas as direções, mas o crescimento principal é observado ao longo do eixo do osso longo em direção à diáfise;
- a dimensão transversal aumenta diametralmente mais de três vezes;
- na variante celular do osteoblastoclastoma, a neoplasia consiste em câmaras separadas entre si por barreiras completas e parciais (como espuma de sabão ou favos de mel irregulares);
- há divergência do córtex, inchaço de dentro para fora, afinamento, sem camadas periosteais;
- se o osteoblastoclastoma for de tamanho significativo, o córtex é reabsorvido, a neoplasia é envolvida por uma fina cápsula de casca constituída pelas paredes das câmaras superficiais;
- na variante osteolítica, não há padrão de câmaras, o defeito ósseo é homogêneo;
- defeito marginal em forma de pires;
- observa-se reabsorção da camada cortical, a crosta torna-se mais nítida na linha de dano, sem descolamento ou camadas periosteais;
- o defeito tem contornos claros;
- fraturas patológicas são observadas em 12% dos pacientes.
O osteoblastoclastoma afeta áreas ricas em medula óssea mieloide. Frequentemente, são detectadas curvaturas pronunciadas e encurtamento do osso, principalmente em casos de diagnóstico e tratamento tardios. Na maioria dos casos, o tumor está localizado excentricamente, com destruição da esmagadora maioria dos côndilos ósseos. Radiologicamente, observa-se que atinge a camada óssea subcondral. Em quase metade dos casos, toda a extremidade articular do osso é afetada, que incha, a camada cortical é destruída e a lesão se estende além dos limites ósseos.
Hoje, o osteoblastoclastoma raramente é considerado um tumor benigno: ele é classificado como uma neoplasia agressiva, principalmente devido à sua imprevisibilidade e alta probabilidade de malignidade.
Sintomas osteoclastomas
As manifestações clínicas na infância e na velhice são praticamente as mesmas. Os primeiros sinais não são detectados imediatamente, visto que, a princípio, o osteoblastoclastoma se desenvolve de forma latente e só pode ser identificado quase um ano após o início do desenvolvimento.
Especialistas dividem os sintomas em gerais e locais. Sinais gerais geralmente acompanham o osteoblastoclastoma maligno, enquanto os locais estão presentes em neoplasias benignas.
Os sintomas gerais não dependem da localização do osso afetado:
- dor intensa na área de crescimento do tumor;
- estalidos à palpação, indicando crescimento da neoplasia e destruição do segmento ósseo;
- o aparecimento de uma rede de vasos acima do foco patológico;
- um aumento constante do inchaço;
- aumento da dor à medida que o tumor cresce;
- comprometimento da função muscular e articular perto da área afetada;
- aumento dos gânglios linfáticos próximos;
- mal-estar geral, fadiga;
- aumento da temperatura corporal;
- perda de apetite, perda de peso;
- apatia, desamparo.
As manifestações locais estão "ligadas" à localização do osso afetado. Por exemplo, se o osteoblastoclastoma se desenvolver em um dos maxilares, a simetria facial é gradualmente alterada. O paciente começa a apresentar dificuldades na fala, na mastigação e, às vezes, os dentes se soltam e caem. Em casos graves, formam-se áreas necróticas e fístulas.
90% dos tumores de células gigantes apresentam uma localização epifisária típica. O tumor frequentemente se estende para o osso subcondral articular ou até mesmo encosta na cartilagem. A articulação e/ou sua cápsula raramente são envolvidas. No caso raro em que um osteoclastoma ocorre em uma criança, a lesão tem maior probabilidade de estar na metáfise. [ 6 ], [ 7 ] Os locais mais comuns em ordem decrescente são o fêmur distal, a tíbia proximal, o rádio distal e o sacro. [ 8 ] 50% dos osteoclastomas surgem na região do joelho. Outros locais comuns incluem a cabeça da fíbula, o fêmur proximal e o úmero proximal. A localização pélvica é rara. [ 9 ], [ 10 ] Sabe-se que a multicentricidade, ou o aparecimento sincrônico do osteoclastoma em diferentes locais esqueléticos, ocorre, mas é extremamente rara. [ 11 ], [ 12 ]
Se o osteoblastoclastoma se desenvolver nas pernas, a marcha do paciente muda e, com o tempo, os músculos do membro inferior lesionado atrofiam, dificultando a marcha. Em alguns casos, ocorrem processos ósseos distróficos, com o osso se tornando mais fino. Ocorrem fraturas patológicas, acompanhadas de síndrome de dor intensa e edema tecidual. Podem ocorrer complicações na forma de hemorragias, hematomas e necrose de tecidos moles.
Se o osteoblastoclastoma se desenvolver na área do úmero ou do fêmur, as habilidades motoras das falanges dos dedos e a função geral do membro afetado serão prejudicadas.
Quando o processo tumoral se torna maligno, o quadro do paciente piora. Os seguintes sinais são dignos de nota:
- a dor na área afetada do osso aumenta;
- a neoplasia está crescendo constantemente;
- o tecido ósseo é destruído, a área dessa destruição se expande;
- o foco do tumor perde seus limites claros;
- a camada cortical é destruída.
Somente um especialista pode observar tais alterações ao realizar diagnósticos instrumentais.
Os osteoblastoclastomas benignos são caracterizados por um curso latente ou assintomático gradual. A síndrome da dor ocorre apenas durante a progressão da patologia; após vários meses, o paciente começa a sentir dor irradiada. Em muitos pacientes, a primeira indicação da doença é uma fratura patológica. No diagnóstico, cerca de 12% dos pacientes com osteoclastoma apresentam atualmente uma fratura patológica. [ 13 ], [ 14 ] Acredita-se que a presença de uma fratura patológica indica uma doença mais agressiva com maior risco de recorrência local e disseminação metastática. [ 15 ]
Quando o osteoblastoclastoma se torna maligno, o tumor, antes quase imperceptível, torna-se doloroso e são detectados sinais de irritação das terminações nervosas. Se a neoplasia for primariamente maligna, ocorre dor intensa e debilitante, com um quadro neurológico de rápida progressão.
Osteoblastoclastoma em crianças
Os sinais clínicos das diferentes formas de osteoblastoclastoma benigno são frequentemente distintos. As formas císticas não manifestam sintomas por um longo período e, em 50% dos casos, são detectadas somente após o desenvolvimento de uma fratura patológica. O processo tumoral é detectado com proliferação grave de tecido intraósseo, com a ocorrência de síndrome dolorosa. A protrusão de uma porção óssea ocorre apenas com proliferação pronunciada: o paciente apresenta rede venosa expandida e mobilidade articular limitada. A forma lítica do osteoblastoclastoma é caracterizada por crescimento mais rápido, início precoce da dor, mas as contraturas ocorrem com menos frequência.
Na infância, o osteoblastoclastoma afeta mais frequentemente as metáfises superiores do úmero e do fêmur. Menos frequentemente, as lesões são encontradas na metáfise femoral inferior, tíbia e fíbula. Na forma lítica, a destruição da cartilagem epifisária é possível, com posterior disseminação para a epífise, sem penetrar na articulação (a cartilagem articular permanece intacta). Na forma cística ativa, observa-se crescimento tumoral na parte central da diáfise, com afinamento acentuado da camada cortical e edema ósseo.
Os osteoblastoclastomas na infância são geralmente benignos, mas também podem provocar destruição óssea significativa. À medida que a cartilagem epifisária cresce, o crescimento da área do membro diminui, podendo ocorrer fraturas patológicas, pseudoartrose com defeito ósseo pronunciado e síndrome dolorosa.
Em um processo maligno, forma-se uma neoplasia do tipo sarcoma osteogênico: crescimento rápido e destruição óssea acentuada são características. Para o diagnóstico diferencial, as crianças são submetidas a um exame histológico.
Estágios
Especialistas distinguem entre os estágios lítico e celular-trabecular do desenvolvimento do osteoblastoclastoma.
- A fase celular-trabecular é caracterizada pela formação de focos de destruição do tecido ósseo separados por divisórias.
- A fase lítica é caracterizada pela formação de um foco destrutivo contínuo, localizado assimetricamente em relação ao eixo central do osso. À medida que a neoplasia cresce, ela pode se espalhar para toda a secção transversal do osso.
Um sinal típico de osteoblastoclastoma é a separação do foco destrutivo da parte sadia do osso. O canal medular ósseo é separado da neoplasia por uma placa de fechamento.
Formulários
Dependendo das informações clínicas e radiológicas e das características morfológicas, os seguintes tipos básicos de osteoblastoclastoma são distinguidos:
- O tipo celular é encontrado principalmente em pacientes de meia-idade e idosos. A neoplasia desenvolve-se lentamente, revelando-se eventualmente como um inchaço denso com superfície nodular, sem possibilidade de delimitação do osso sadio. Quando localizado na região maxilar, este último adquire uma forma fusiforme. A posição dos dentes não se altera. O tecido que recobre o osteoblastoclastoma celular apresenta caráter anêmico. Radiograficamente, distingue-se uma sombra de um grande número de formações císticas e celulares, separadas umas das outras por barreiras. Não há reação do periósteo.
- A forma cística do osteoblastoclastoma causa inicialmente sensações dolorosas. À palpação do tumor, algumas áreas são flexíveis e nota-se o sintoma de "pergaminho crocante". O osso acima da neoplasia torna-se mais fino, com um formato liso, convexo e em forma de cúpula. Na radiografia, a lesão assemelha-se a um cisto odontogênico ou ameloblastoma.
- A patologia do tipo lítico é relativamente rara, principalmente em crianças e adolescentes. A neoplasia cresce rapidamente. Em um contexto de afinamento da camada cortical, surge a dor: inicialmente, a dor começa a incomodar em repouso e, em seguida, à palpação da área afetada. Observa-se expansão da rede vascular acima do local do tumor. Quando o foco patológico está localizado na região maxilar, os dentes tornam-se tortos e frouxos. Fraturas patológicas são possíveis. Uma zona de iluminação não estruturada é visível na radiografia.
De acordo com o grau de malignidade, o osteoblastoclastoma é dividido em benigno (sem atipismo celular), maligno primário e maligno (transformado a partir de um tumor benigno).
Dependendo da localização, distinguem-se os seguintes tipos de patologia:
- A forma periférica do osteoblastoclastoma no maxilar superior não apresenta nenhuma característica morfológica especial e está localizada na gengiva.
- A forma central está localizada dentro da estrutura óssea e, diferentemente da forma periférica, apresenta zonas hemorrágicas, que causam a coloração marrom da neoplasia. O tumor é representado por um conglomerado.
- O osteoblastoma do maxilar inferior está localizado na espessura do tecido ósseo, na região dos molares e pré-molares. O crescimento da neoplasia ocorre ao longo de vários anos (em média, de 3 a 10 anos), acompanhado por uma disfunção da articulação temporomandibular.
- O osteoblastoclastoma do maxilar superior manifesta-se pelo aparecimento de uma protrusão da área afetada do maxilar, afrouxamento dos dentes e assimetria facial. O tumor cresce lentamente e sem dor.
- O osteoblastoclastoma do fêmur é a localização mais comum, com danos na zona de crescimento ósseo: o trocanter maior, o colo e a cabeça do fêmur. Menos frequentemente, o trocanter menor é afetado (isolado). A patologia é acompanhada de dor, deformação óssea e fraturas patológicas.
- O osteoblastoclastoma do ílio se desenvolve mais frequentemente em sua base. Também é possível afetar a cartilagem em Y com destruição do ramo horizontal do osso púbico ou do ramo descendente do ísquio. A patologia é inicialmente assintomática, mas depois surgem dor aos esforços e claudicação.
Complicações e consequências
A consequência mais desfavorável do osteoblastoclastoma benigno é a sua malignidade. O tumor maligno de células gigantes é raro; uma análise de estudos revelou uma frequência de 1,6% de malignidades primárias e 2,4% de malignidades secundárias. O crescimento infiltrativo é detectado, os linfonodos mais próximos são afetados e a metástase pode se espalhar. [ 16 ]
O osteoblastoma maligno de células gigantes é capaz de produzir os seguintes tipos de metástases:
- quente (desenvolvimento rápido, destruindo ativamente os tecidos circundantes);
- frio (sem desenvolvimento específico, existindo por muito tempo em estado inativo, mas tendo a capacidade de se transformar em “quente”);
- mudo (existente em estado anabiótico e detectado por acaso).
O osteoblastoclastoma maligno pode ocorrer em três variantes:
- Um tumor maligno primário mantém seu tipo básico de estrutura, mas há atipicidade de elementos mononucleares e presença de mitose neles.
- Malignidade de um tumor primariamente benigno com desenvolvimento de sarcoma de células fusiformes ou osteogênico.
- Malignidade após tratamento prévio, particularmente após intervenções não radicais ou radioterapia irracional. Nessa situação, o sarcoma de células polimórficas com metástase pulmonar se desenvolve com mais frequência.
O osteoclastoma maligno é geralmente considerado um sarcoma de alto grau; [ 17 ] no entanto, dados de estudos sugerem que o osteoclastoma maligno se comporta como um sarcoma de baixo ou médio grau. [ 18 ] A metástase ocorre em 1–9% dos pacientes com osteoblastoclastoma, e alguns estudos anteriores correlacionaram a incidência de metástase com crescimento agressivo e recorrência local. [ 19 ], [ 20 ]
Após intervenções cirúrgicas, pacientes com capacidade limitada ou perdida para trabalhar são designados ao grupo de deficiência apropriado.
Diagnósticos osteoclastomas
Para diagnosticar o osteoblastoclastoma, é necessário utilizar os seguintes métodos:
- questionamento do paciente, exame cuidadoso e palpação da área afetada do osso, estudo da anamnese;
- diagnóstico laboratorial e instrumental, estudos morfológicos.
Ao determinar a anamnese da patologia, o médico presta atenção às primeiras manifestações do tumor, à presença e natureza da dor, a doenças e lesões prévias, a tratamentos anteriores e ao estado geral. Também é importante esclarecer a condição dos sistemas urinário, reprodutivo, respiratório, fígado e rins, linfonodos e realizar um diagnóstico ultrassonográfico dos órgãos internos.
Absolutamente todos os pacientes são submetidos a exames de sangue e urina, que determinam proteínas e frações, ácidos siálicos, fósforo e cálcio. É necessário determinar a atividade enzimática das fosfatases, realizar um teste de difenil, avaliar a proteína C reativa, etc. Deve-se observar que os indicadores laboratoriais para tumores ósseos geralmente são inespecíficos, mas podem auxiliar no diagnóstico diferencial. Por exemplo, no osteoblastoclastoma maligno, alterações como leucocitose, VHS acelerado, diminuição da proteína sanguínea e do ferro não hemoglobina, aumento dos ácidos siálicos e da fosfatase alcalina são possíveis. A oxiprolina e a hexoquinase aparecem na urina. Os níveis de fósforo e cálcio aumentam no soro sanguíneo.
Os exames convencionais para suspeita de osteoblastoclastoma incluem radiografias gerais e direcionadas, além de tomografia. A radiografia permite a localização, a extensão e a natureza mais precisas do processo patológico, além de determinar sua disseminação para órgãos e tecidos adjacentes. A tomografia computadorizada permite o exame de destruição patológica profunda e a determinação do tamanho da lesão no osso. No entanto, a ressonância magnética é considerada mais informativa: com base nas informações obtidas durante o exame, os médicos podem montar uma imagem espacial, incluindo uma imagem tridimensional.
Durante o exame morfológico, o material obtido por aspiração e trepanobiópsia, ou as áreas ósseas removidas juntamente com o osteoblastoclastoma, é estudado. A biópsia por punção é realizada com agulhas especiais, e o tumor é puncionado sob observação radiográfica.
Ao exame radiográfico de ossos tubulares longos, os pacientes apresentam um foco osteolítico destrutivo, localizado de forma excêntrica na região da epífise. Em termos dinâmicos, a patologia diverge em direção à cartilagem articular, bem como à metáfise óssea, podendo ocupar toda a secção transversal (o que é típico do osteoblastoclastoma da cabeça da fíbula e do rádio). A camada cortical é bastante afinada, edemaciada e frequentemente detecta-se destruição parcial. Em um processo benigno, não há reação periosteal. A fronteira entre a neoplasia e a substância esponjosa é turva, sem clareza. Na esmagadora maioria dos casos, a borda esclerótica está ausente.
Em casos de lesão medular, o tumor localiza-se no corpo vertebral em 80% dos casos. O corpo vertebral, incluindo o arco e os processos, pode ser afetado; às vezes, várias vértebras, seções costais e a articulação sacroilíaca estão envolvidas no processo patológico. Os focos destrutivos podem ter estrutura celular ou lítica.
Ao estudar imagens em camadas na TC, é determinada a destruição do arco com processos transversos, que não pode ser visto em uma radiografia comum. O uso da ressonância magnética nos permite examinar o efeito do tumor na medula espinhal. [ 21 ], [ 22 ]
O osteoblastoclastoma maligno primário é definido na radiografia como um foco destrutivo lítico com limites imprecisos. Em alguns casos, a estrutura apresenta malha grossa. Há "inchaço" da área óssea afetada, afinamento severo da camada cortical com sua subsequente destruição. A lâmina cortical é heterogênea internamente. Reação periosteal é possível.
Na transformação maligna de um osteoblastoclastoma inicialmente benigno, revela-se uma estrutura de malha larga, malha fina ou lítica do foco destrutivo. A área óssea afetada está "inchada", a camada cortical é muito fina, com contornos irregulares na face interna. A destruição cortical é possível. A reação periosteal (pico de Codman fraco) tem características de periostite bulbar.
Para detectar possíveis metástases, a ultrassonografia é prescrita para ajudar a estudar a condição dos órgãos internos.
A etapa final do diagnóstico de tumores ósseos é a identificação histológica e o exame citológico de esfregaços. O material é coletado por biópsia (aberta ou por punção).
Diagnóstico diferencial
Os osteoblastoclastomas benignos requerem diferenciação com todas as patologias que apresentam sinais de cisto ósseo ou lise tecidual em imagens radiográficas. Essas patologias incluem:
- displasia fibrosa;
- sarcoma osteogênico lítico;
- osteodistrofia das paratireoides;
- foco de tuberculose óssea;
- cisto ósseo aneurismático.
Na presença de lesões ósseas extensas e progressivas, deve-se suspeitar de osteoblastoclastoma. Este tumor é caracterizado pela ausência de osteoporose óssea circundante, um processo destrutivo da metáfise e penetração tardia da patologia na epífise.
É possível diferenciar a osteodistrofia das paratireoides do osteoblastoclastoma apenas por meio de radiografia e estudos bioquímicos.
Podem surgir dificuldades no diagnóstico do osteoblastoclastoma de ossos tubulares longos, bem como na diferenciação da doença do sarcoma osteogênico ou de formações císticas (ósseas ou aneurismáticas).
A localização de um cisto aneurismático é principalmente a diáfise ou a metáfise. Com uma localização excêntrica, observa-se edema ósseo local, uma fina camada cortical: a neoplasia é esticada ao longo do osso e pode conter partículas calcárias. Com uma localização central, a metáfise ou a diáfise incham simetricamente, o que não ocorre com o osteoblastoclastoma.
Na infância, o osteoblastoclastoma pode ser confundido com o tipo monostótico de osteodisplasia fibrosa. Nessa situação, o osso se deforma, encurta (às vezes alonga), mas não incha, como no osteoblastoclastoma. A osteodisplasia fibrosa afeta principalmente a metáfise e a diáfise dos ossos tubulares. A camada cortical pode engrossar, formando-se áreas escleróticas ao redor das zonas de destruição. O processo de desenvolvimento é indolor e lento.
Se o osteoblastoclastoma afetar o maxilar inferior, a patologia deve ser diferenciada de odontoma, fibroma ósseo, adamantinoma e cisto dentígero.
Quem contactar?
Tratamento osteoclastomas
O objetivo do tratamento é minimizar a morbidade e maximizar a funcionalidade do osso afetado; tradicionalmente, esse tratamento era realizado por curetagem intralesional com tamponamento da cavidade. Técnicas mais recentes, como a cimentação com cimento ósseo, são promissoras, pois auxiliam na reconstrução e reduzem a recorrência local.[ 23 ]
A única maneira de se livrar completamente do osteoblastoclastoma é por meio de cirurgia: o tumor é removido, evitando maiores danos ao osso.
Os osteoblastoclastomas pequenos são cuidadosamente raspados com uma cureta especial. O defeito ósseo resultante é substituído por autotransplante. Em caso de tumores de grande porte, é realizada a ressecção óssea seguida de cirurgia plástica. [ 24 ], [ 25 ], [ 26 ]
Devido à alta taxa (25-50%) de recorrência local após curetagem e enxerto ósseo, os cirurgiões têm sido encorajados a melhorar seus procedimentos cirúrgicos usando adjuvantes químicos ou físicos, como nitrogênio líquido, cimento acrílico, fenol, peróxido de hidrogênio, quimioterapia local ou radioterapia.[ 27 ],[ 28 ] A terapia adjuvante local demonstrou ajudar a controlar a taxa de recorrência.[ 29 ]
Se, por algum motivo, o paciente for contraindicado para intervenção cirúrgica, então é prescrita radioterapia. Com a ajuda da radiação, é possível interromper o crescimento da neoplasia e destruir sua estrutura. [ 30 ]
Também é possível utilizar as seguintes técnicas:
- Administração intralesional de esteroides. Este método é relativamente novo e não é utilizado há muito tempo. Por meio de injeções, é possível obter resultados positivos em osteoblastoclastomas pequenos: o tumor diminui de tamanho. Às vezes, ao final do tratamento, a lesão torna-se mais radiopaca em comparação com a área óssea circundante.
- Introdução do interferon alfa. Com base na teoria da origem vascular do osteoblastoclastoma, especialistas introduziram na prática a injeção de interferon alfa. Este medicamento tem atividade antiangiogênica, ou seja, retarda o crescimento dos vasos sanguíneos. Este método se mostrou eficaz em cerca de 50% dos pacientes, mas é usado relativamente raramente, devido ao grande número de efeitos colaterais, como dores de cabeça, deterioração geral da saúde, fadiga severa e comprometimento da capacidade de trabalho.
Para o tratamento do osteoblastoclastoma maligno (primário ou secundário), utiliza-se apenas a intervenção cirúrgica, que inclui a ressecção do tumor e da área óssea. Antes e depois da operação, o paciente recebe radioterapia e quimioterapia.
Osteoclastomas inoperáveis (por exemplo, alguns tumores sacrais e pélvicos) podem ser tratados com embolização transcateter de seu suprimento sanguíneo.
- Terapia anti-RANKL
As células gigantes superexpressam um mediador essencial na osteoclastogênese: o receptor RANK, que por sua vez é estimulado pela citocina RANKL, secretada pelas células estromais. Estudos com denosumabe, um anticorpo monoclonal que se liga especificamente ao RANKL, apresentaram resultados impressionantes no tratamento, levando à sua aprovação pela Food and Drug Administration (FDA) dos EUA. [ 31 ], [ 32 ] O denosumabe destina-se principalmente a pacientes com alto risco de recorrência após cirurgia inicial e recorrência local.
Tratamento cirúrgico
Vários estudos mostram que a ressecção ampla está associada a um risco reduzido de recorrência local em comparação com a curetagem intralesional e pode aumentar a sobrevida livre de recorrência de 84% para 100%.[ 33 ],[ 34 ],[ 35 ] No entanto, a ressecção ampla está associada a uma maior taxa de complicações cirúrgicas e resulta em comprometimento funcional, que geralmente requer reconstrução.[ 36 ],[ 37 ],[ 38 ]
Se o osteoblastoclastoma estiver localizado em ossos tubulares longos, as seguintes intervenções cirúrgicas podem ser usadas:
- A remoção marginal com alo ou autoplastia é realizada para osteoblastoclastoma benigno, de desenvolvimento lento, com estrutura celular, localizado na periferia da epimetafise. A fixação com parafusos metálicos é possível.
- Se o processo tumoral se estender até o meio diametral do osso, 2/3 do côndilo e parte da diáfise com a superfície articular são removidos. O defeito é preenchido com um enxerto alogênico cartilaginoso. Parafusos e chumbadores resistentes são utilizados. A conexão do enxerto alogênico com a camada cortical do osso hospedeiro é realizada obliquamente, a fim de evitar a subsidência articular.
- Em caso de destruição da epimetafise ou fratura patológica, realiza-se a ressecção segmentar com desarticulação articular e substituição do defeito por enxerto alogênico. Fixação com haste cimentada.
- Em caso de fratura patológica e malignidade do osteoblastoclastoma na parte proximal do fêmur, é realizada a cirurgia de substituição total do quadril.
- Na remoção dos segmentos terminais articulares da articulação do joelho, utiliza-se um transplante alo-hemiarticular com fixação forte. É possível realizar endopróteses totais individuais com haste estendida de titânio e posterior radioterapia.
- Se o tumor agressivo estiver localizado na região da extremidade distal da tíbia, realiza-se a ressecção com artrodese osteoplástica do tornozelo. Em caso de lesão do tálus, utiliza-se a extirpação óssea com artrodese de alongamento segundo Zatsepin.
- Se o foco patológico estiver localizado na coluna cervical, o acesso anterior às vértebras é praticado. O acesso anterolateral é possível com separação cuidadosa da faringe e da face anterior das vértebras em relação à base do crânio.
- Ao nível de Th 1 -Th 2, utiliza-se a abordagem anterior com esternotomia oblíqua para o terceiro espaço intercostal. Os vasos são cuidadosamente deslocados para baixo. Se a lesão estiver localizada na 3ª a 5ª vértebras torácicas, realiza-se uma abordagem anterolateral e ressecção da terceira costela. A escápula é deslocada para trás sem corte dos músculos. Podem surgir dificuldades no acesso às superfícies anteriores das vértebras sacrais superiores. Utiliza-se uma abordagem anterolateral retroperitoneal direita, com separação cuidadosa dos vasos e do ureter.
- Se for detectada destruição grave das vértebras ou disseminação do tumor para os arcos da coluna torácica e lombossacra, é realizada a fixação transpedicular-translaminar com remoção das vértebras afetadas e autoplastia.
- Se o osteoblastoclastoma estiver localizado nos ossos púbico e isquiático, a área afetada é removida dentro dos limites dos tecidos saudáveis, sem transplante ósseo. Se a base e o teto do acetábulo forem afetados, a remoção com subsequente substituição osteoplástica do defeito é indicada.
- Se o sacro e o L5 forem destruídos, as partes afetadas são removidas posteriormente e estabilizadas por meio de fixação transpedicular. A neoplasia é então removida retroperitonealmente, com subsequente enxerto ósseo.
Prevenção
Não existem medidas preventivas específicas para prevenir a ocorrência de osteoblastoclastoma. Para fins de prevenção, os especialistas recomendam a realização regular de exames radiográficos a cada 1-2 anos para detectar e tratar precocemente esses tumores.
Se uma pessoa descobrir qualquer compactação óssea, ela deve consultar imediatamente um médico: um terapeuta, ortopedista, oncologista, traumatologista ou vertebrologista.
Recomendações médicas adicionais incluem:
- evitar lesões, intoxicações, alimentar-se adequadamente e de forma nutritiva, ser fisicamente ativo;
- consultar um médico em tempo hábil, inclusive em relação a doenças do sistema musculoesquelético;
- Não deixe de consultar um médico e fazer um exame diagnóstico caso apareça algum novo crescimento de origem desconhecida.
Previsão
Em pacientes com osteoblastoclastoma, o desfecho da doença depende de muitos fatores, como as características do desenvolvimento do tumor, sua malignidade ou benignidade, localização, disseminação, oportunidade do tratamento, etc. Nos últimos anos, os resultados do tratamento de tumores ósseos malignos tornaram-se muito mais progressivos. Os médicos utilizam uma abordagem combinada, se necessário, com poliquimioterapia intensiva. Ao mesmo tempo, a porcentagem de pacientes completamente recuperados é superior a 70%.
Especialistas afirmam que o prognóstico é positivo se o osteoblastoclastoma for completamente removido cirurgicamente e não houver recidivas. Sempre que possível, os cirurgiões buscam realizar cirurgias de preservação de órgãos com enxerto ósseo simultâneo, e apenas em alguns casos se trata de intervenções mutiladoras, após as quais a pessoa não consegue mais realizar certas ações: é preciso mudar seu estilo de vida. Nessas situações, os médicos entendem o termo "recuperação" como "a ausência de processos tumorais". Esses pacientes necessitam de reabilitação subsequente a longo prazo, assistência ortopédica e, às vezes, psicológica.

